視網膜剝離會瞎嗎深度解析:失明風險、治療與視力保留的關鍵
Table of Contents
【視網膜剝離會瞎嗎】深度解析:失明風險、治療與視力保留的關鍵
當面臨眼睛相關的健康問題時,人們最擔心的莫過於視力喪失,尤其是像「視網膜剝離」這樣聽起來就相當嚴重的疾病。許多病患或其家屬在搜尋引擎上提出的第一個問題往往是:「視網膜剝離會瞎嗎?」這個問題的答案是肯定的,若未能及時且妥善處理,視網膜剝離確實可能導致永久性的視力喪失,甚至完全失明。然而,重要的是,現代醫學在視網膜剝離的診斷與治療上已有長足進步,早期發現與介入是保住視力的關鍵。
本文將深入探討視網膜剝離導致失明的機制、其緊急性、治療方式以及術後視力恢復的可能,幫助您更全面地了解這個疾病,並掌握視力保留的關鍵。
視網膜是什麼?為何如此重要?
在理解視網膜剝離為何會導致失明之前,我們必須先了解視網膜本身的功能。
- 視網膜 (Retina): 視網膜是位於眼球後壁內側的一層薄而透明的神經組織,它就像照相機的底片或感光元件。當光線透過角膜和晶狀體進入眼睛後,最終會聚焦在視網膜上。視網膜上的感光細胞(包括視錐細胞和視桿細胞)會將光信號轉換成電化學信號。
- 光信號傳導: 這些電化學信號隨後會被視網膜上的其他神經細胞處理,並匯聚成視神經,最後傳遞到大腦的視覺皮層,由大腦將這些信號解讀為我們所看到的圖像。
- 視力的基礎: 簡單來說,沒有健康的視網膜,就無法將外界的光線轉化為大腦能理解的視覺信息,因此,視網膜是我們能夠看見世界不可或缺的一部分。
視網膜剝離為何會導致失明?核心機制解析
當視網膜從其下方的色素上皮層分離時,就稱為「視網膜剝離」。這層色素上皮層不僅為視網膜提供支撐,更重要的是,它含有豐富的血管,負責供應視網膜感光細胞所需的氧氣和營養物質。一旦視網膜剝離,它與色素上皮層之間的聯繫被切斷,感光細胞將無法獲得充足的血液供應和營養,這就是導致視力受損甚至失明的根本原因。
視網膜剝離導致失明的機制
- 營養供應中斷: 視網膜細胞高度依賴色素上皮層提供的氧氣和營養。剝離後,這些細胞會因缺血、缺氧而迅速受損,甚至死亡。細胞一旦死亡,就無法再生,造成的視力損失將是永久性的。
- 時間的急迫性: 視網膜剝離的時間越長,感光細胞受損的程度就越嚴重。尤其是在剝離發生後的數小時到數天內,細胞的損害是可逆的,但超過一定時間(通常是數天甚至更短),損害就會變得不可逆,最終導致視力永久喪失。這就是為何視網膜剝離被視為眼科急症的原因。
- 黃斑部受損的影響:
- 黃斑部 (Macula): 黃斑部是視網膜中央的一個小區域,但它卻是負責我們中心視力、精細視覺和色彩辨識的關鍵部位。我們閱讀、看清人臉、駕駛等日常活動,都極度依賴黃斑部的功能。
- 中心視力的喪失: 如果視網膜剝離範圍擴及黃斑部,即使手術成功將視網膜復位,黃斑部的感光細胞也可能因為缺氧時間過長而受到永久性損害,導致嚴重的中心視力下降或扭曲,這對日常生活功能的影響是巨大的,即便沒有完全失明,生活品質也會大受影響。反之,如果黃斑部尚未受累,則手術後恢復良好視力的機會就大得多。
重要提醒: 視網膜剝離是一種進展迅速的疾病。從視網膜裂孔發展到完全剝離,或從周邊剝離擴展到黃斑部,可能只是數小時到數天的時間。因此,一旦出現相關症狀,務必立即尋求專業眼科醫師的診斷與治療。
視網膜剝離的常見症狀與早期警訊:何時該立即就醫?
由於視網膜剝離的急迫性,了解其早期症狀至關重要。能夠及時辨識這些警訊並就醫,是避免永久性視力喪失的黃金法則。
常見症狀
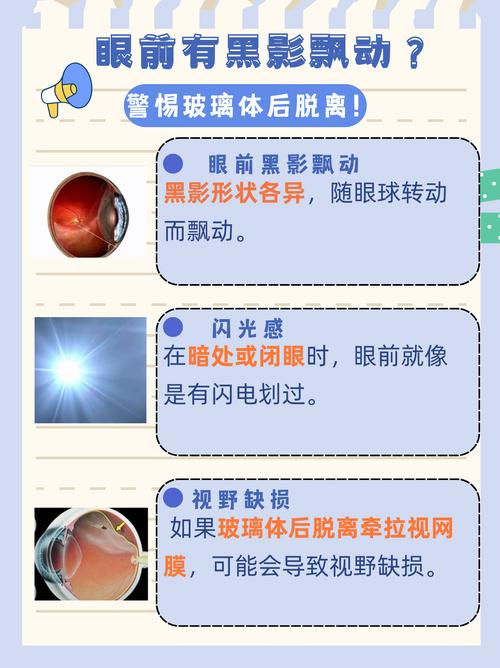
- 飛蚊症突然增加或變化: 眼前的黑點、線條、蜘蛛網狀物體突然大量增加,或形狀、大小發生明顯變化。這通常是因為玻璃體液化拉扯視網膜,導致視網膜上微小的出血或色素細胞脫落所引起。
- 閃光感 (Photopsia): 在沒有外部光源的情況下,眼前突然出現閃電、閃光或火花般的感覺,尤其是在黑暗環境中或頭部轉動時更明顯。這是玻璃體拉扯視網膜時,刺激到感光細胞而產生的異常電信號。
- 視野缺損或布幕遮蔽感: 這是視網膜剝離最典型的症狀之一。患者會感覺視野的某一部分被黑影、灰影或布幕般的事物遮蔽,遮蔽範圍可能逐漸擴大。這表示視網膜已經部分或大範圍剝離。遮蔽感通常從周邊視野開始,逐漸向中央擴展。
- 視力模糊或扭曲: 視力突然下降,看東西變得模糊不清,直線看起來彎曲或變形。這通常表示黃斑部已經受到影響,導致中心視力出現問題。
何時該立即就醫?
如果您出現上述任何一種或多種症狀,尤其是突然發生且症狀明顯加劇,請務必將其視為眼科急症,立即前往眼科診所或醫院就診。不要拖延,即使是幾個小時的延誤也可能對視力造成不可逆的影響。
- 任何新的或突然增多的飛蚊症或閃光。
- 視野出現任何形式的缺損,無論是周邊還是中央。
- 視力突然下降或扭曲。
視網膜剝離的治療方式與視力恢復的可能
視網膜剝離的治療主要透過手術方式將剝離的視網膜復位。治療的成功率和術後視力恢復的程度,與剝離的嚴重程度、範圍(尤其是否影響黃斑部)以及就醫時間息息相關。
主要治療方式
根據視網膜剝離的類型和嚴重程度,眼科醫師會選擇最適合的手術方式:
- 雷射光凝固術 (Laser Photocoagulation) 或冷凍治療 (Cryopexy):
- 適用情況: 主要用於治療尚未導致視網膜剝離的視網膜裂孔、變性或小的周邊剝離。
- 原理: 雷射或冷凍探頭在視網膜裂孔周圍產生疤痕,將視網膜與其下方的色素上皮層黏合,封閉裂孔,防止玻璃體液從裂孔進入視網膜下方導致剝離擴大。
- 鞏膜扣壓術 (Scleral Buckle Surgery):
- 適用情況: 適用於較為複雜或有廣泛裂孔的視網膜剝離。
- 原理: 醫師會在眼球外壁(鞏膜)縫合一個矽膠帶或矽膠墊,向內壓迫眼球壁,使眼球外壁凹陷,從而將剝離的視網膜推回其下方的色素上皮層。通常會配合冷凍治療或雷射封閉裂孔。
- 玻璃體切除術 (Vitrectomy):
- 適用情況: 適用於較為複雜的視網膜剝離,如黃斑部牽引性剝離、嚴重出血或玻璃體內增殖膜形成等。這是目前最常見且廣泛使用的視網膜剝離手術。
- 原理: 透過微創手術,醫師會移除眼睛內的玻璃體,然後使用特殊工具將視網膜下的積液吸出,平復視網膜。最後會向眼內灌注氣體、矽油或生理鹽水,以支撐視網膜,幫助其復位和癒合。氣體會在數週內被吸收,矽油則可能需要二次手術取出。
- 氣體網膜固定術 (Pneumatic Retinopexy):
- 適用情況: 適用於簡單、小的上方視網膜剝離,且裂孔位於上方。
- 原理: 向玻璃體腔內注入一個小氣泡,氣泡會浮到上方壓迫視網膜裂孔,阻擋玻璃體液從裂孔進入視網膜下方,同時配合雷射或冷凍治療封閉裂孔。患者術後需要保持特定頭位,讓氣泡持續壓迫裂孔。
治療後的視力恢復情況
手術成功將視網膜復位後,視力恢復的程度因人而異,主要取決於以下因素:
- 剝離前黃斑部是否受累: 這是最重要的預後因素。如果黃斑部在剝離發生後尚未被影響(即「黃斑部未剝離」),手術後視力恢復到接近正常水平的機會非常大。但若黃斑部已經剝離,即使手術成功,中心視力也可能難以完全恢復,常會殘留不同程度的視力模糊、扭曲或中心暗點。
- 剝離持續的時間: 剝離時間越短,感光細胞受損越輕,術後視力恢復的可能性越大。時間越長,永久性損害的風險越高。
- 手術的成功率與併發症: 首次手術的成功率通常較高(85-95%),但仍有部分患者需要二次甚至多次手術才能將視網膜復位。術後可能出現增殖性玻璃體視網膜病變 (PVR)、白內障、眼壓升高、黃斑部皺褶等併發症,這些都可能影響最終的視力預後。
- 患者的年齡與整體健康狀況: 年輕患者的恢復能力通常較好。
總結而言,視網膜剝離會不會失明,關鍵在於「及時」與「有效」的治療。越早接受治療,視力保留的機會越大。即使無法完全恢復到剝離前的視力,也能最大程度地避免失明。
如何預防視網膜剝離?高風險族群的自我保護
雖然有些視網膜剝離是無法預防的,但了解其風險因素並採取適當措施,可以降低發生的機率或至少做到早期發現。
高風險族群
- 高度近視者: 近視度數超過600度者,眼軸會拉長,導致視網膜變薄、變性,容易出現裂孔。
- 曾有眼睛外傷史者: 眼睛受到撞擊、穿刺等外力傷害,可能直接導致視網膜裂孔或剝離。
- 曾做過白內障手術者: 雖然手術本身很少直接導致剝離,但術後玻璃體液化和收縮可能加速,增加視網膜被拉扯的風險。
- 家族史: 有家族成員曾患有視網膜剝離者,風險較高。
- 眼部發炎或病變: 某些眼部疾病,如糖尿病視網膜病變、葡萄膜炎等,可能導致視網膜病變。
- 年齡增長: 隨著年齡增長,玻璃體會逐漸液化和收縮,增加對視網膜的牽拉。
如何降低風險與早期發現
- 定期眼科檢查:
- 高風險族群(尤其是高度近視者)應每年至少進行一次擴瞳眼底檢查,讓醫師檢查視網膜周邊是否有變薄、變性或裂孔的跡象。早期發現並進行預防性雷射治療,可有效避免視網膜剝離的發生。
- 即使非高風險族群,若有任何不適或疑慮,也應及時就醫。
- 保護眼睛免受外傷:
- 參與高衝擊性運動(如籃球、拳擊)或有潛在眼部受傷風險的職業(如電焊工),應佩戴符合標準的護目鏡。
- 日常生活中避免揉搓眼睛,尤其是兒童。
- 注意身體警訊: 一旦出現上述提及的飛蚊症、閃光感、視野缺損等症狀,無論程度輕重,都應立即就醫。
- 控制潛在疾病: 糖尿病患者應積極控制血糖,以減少糖尿病視網膜病變的風險。
視網膜剝離術後護理與長期追蹤
即使手術成功,術後的護理和長期追蹤對於視力恢復和預防復發也至關重要。
術後護理重點
- 遵從醫囑: 嚴格按照醫師指示使用眼藥水、服用藥物。
- 保持特定頭位: 若眼內注入氣體,需依照醫師指示保持特定頭位,讓氣體氣泡壓迫到視網膜剝離處。
- 避免劇烈運動: 術後應避免提重物、劇烈運動、跳水、乘坐飛機(若眼內有氣體)等,以避免眼壓升高或影響視網膜復位。
- 定期回診: 按照醫師安排的時間表定期回診檢查,監測視網膜復位情況、眼壓、以及是否有新的裂孔或併發症。
可能的併發症與復發風險
儘管手術成功率高,但仍有少數患者可能面臨以下情況:
- 增殖性玻璃體視網膜病變 (PVR): 這是術後最嚴重的併發症,眼內形成疤痕組織,可能再次牽拉視網膜導致剝離。
- 白內障: 尤其是玻璃體切除術後,白內障形成的可能性會增加。
- 眼壓升高: 術後眼壓可能暫時或持續升高。
- 復發: 雖然手術成功,但約有5-10%的患者可能在數月或數年後發生復發,通常需要再次手術。
因此,即使手術成功,患者仍需保持警覺,留意任何異常症狀,並定期進行眼科檢查。
結論:早期診斷與治療是視力保留的唯一途徑
「視網膜剝離會瞎嗎?」這個問題的最終答案,很大程度上取決於您對症狀的警覺性以及就醫的時效性。視網膜剝離是會導致失明的,但它並非不可逆轉的命運。現代眼科手術技術已非常成熟,只要能在黃金時間內(尤其是黃斑部尚未受累前)接受專業治療,絕大多數患者的視網膜都能成功復位,並保留相當程度的視力。面對任何眼睛異常,切勿自行判斷或拖延,立即尋求專業眼科醫師的診斷,是保護您寶貴視力最重要的第一步。
常見問題(FAQ)
1. 視網膜剝離為何強調早期治療如此重要?
視網膜剝離會切斷感光細胞的氧氣和營養供應。時間拖延越久,這些細胞缺氧受損越嚴重,造成的傷害就越難以復原。尤其若剝離範圍擴及負責中心視力的黃斑部,即使手術成功,中心視力也可能永久受損。因此,早期治療是保住視力的關鍵。
2. 視網膜剝離手術後,視力一定會完全恢復嗎?
不一定。視力恢復的程度取決於多重因素,其中最關鍵的是剝離發生時黃斑部是否受到影響,以及剝離持續了多長時間。如果黃斑部在剝離前未受影響,則視力恢復到接近正常水平的機會較大。若黃斑部已剝離,即使手術成功,中心視力也可能難以完全恢復,常會有一定程度的模糊或扭曲。
3. 如何判斷自己是否有視網膜剝離的風險,並預防它?
高度近視(超過600度)、眼部曾受外傷、曾接受白內障手術、有家族史及年紀增長者都屬高風險族群。預防之道包括:高風險族群應每年定期進行擴瞳眼底檢查,早期發現視網膜裂孔並進行預防性雷射;日常生活中避免眼部外傷,必要時佩戴護目鏡;並隨時注意自身眼睛是否有飛蚊症突然增多、閃光感、視野缺損等視網膜剝離的警訊,一旦出現立即就醫。
4. 視網膜剝離手術後還會再復發嗎?
視網膜剝離手術的成功率很高,但仍有少數患者可能出現復發。復發的原因可能包括眼內疤痕組織增生(增殖性玻璃體視網膜病變)、新的裂孔形成等。因此,即使手術成功,術後仍需依照醫師指示定期回診追蹤,並留意任何復發的症狀。