皮膚紫質是什麼:深入解析皮膚紫質症的成因、症狀、診斷與治療
Table of Contents
引言:皮膚紫質症是什麼?
當您在搜尋「皮膚紫質是什麼」時,您可能正在關心一種影響皮膚健康的罕見疾病,其正式醫學名稱為皮膚紫質症(Porphyria Cutanea Tarda, PCT)。這是一種最常見的紫質症類型,主要影響皮膚,但其根本原因卻與肝臟功能異常息息相關。它會導致患者對陽光極度敏感,進而引發一系列令人困擾的皮膚問題。
本文將深入淺出地為您解析皮膚紫質症的方方面面,從其基本定義、致病機轉,到常見的臨床症狀、診斷方法與有效的治療策略,旨在提供您全面且詳細的資訊,幫助您更了解這個疾病。
什麼是「紫質」?紫質的正常功能
在了解皮膚紫質症之前,我們需要先明白什麼是「紫質」。紫質(Porphyrins)是一組天然存在的化學化合物,它們在人體內扮演著至關重要的角色。它們是合成血紅素(Heme)的關鍵前驅物,而血紅素則是紅血球中血紅蛋白的主要成分,負責攜帶氧氣。此外,紫質也參與肝臟中其他重要酵素的合成過程。
在正常情況下,身體會精確地控制紫質的合成與分解,以維持平衡。然而,當這個複雜的生化路徑中任何一個環節發生異常,導致特定紫質或其前驅物過度累積時,就會引發一系列稱為「紫質症」的疾病。皮膚紫質症正是其中一種,特徵在於肝臟中某些紫質的過度積聚。
皮膚紫質症(Porphyria Cutanea Tarda, PCT)是什麼?
皮膚紫質症(Porphyria Cutanea Tarda, PCT)是一種代謝性疾病,其核心問題是肝臟中一種名為尿卟啉原脫羧酶(Uroporphyrinogen Decarboxylase, UROD)的酵素活性部分或完全缺乏。這種酵素負責將某些紫質前驅物轉化為下一階段的化合物。當其功能受損時,會導致特定的紫質(主要是尿卟啉Uroporphyrin和七羧酸紫質Heptacarboxyl Porphyrin)在肝臟中過量生成並累積。
這些過多的紫質隨後進入血液循環,並沉積在皮膚中。當皮膚暴露於特定波長的光線(特別是紫外線A,UVA)時,這些累積的紫質會被活化,產生自由基,進而損害周圍的組織細胞。這就是導致皮膚病變的根本原因,也是為何患者會對陽光如此敏感的緣故。
皮膚紫質症可分為兩種主要類型:
- 偶發型(Sporadic PCT,約佔80%): 這是最常見的類型。患者的UROD酵素缺陷主要是後天獲得的,通常與某些觸發因素(如酒精、肝臟疾病、鐵質超載等)有關。雖然肝臟中的酵素活性降低,但基因本身沒有突變。
- 家族型(Familial PCT,約佔20%): 這種情況下,患者會遺傳到UROD基因的突變,導致其體內酵素的活性天生就比較低。即便如此,通常也需要有環境觸發因素的參與,才會顯現出疾病症狀。
核心概念: 皮膚紫質症的關鍵在於「光毒性反應」。體內過多的紫質在陽光照射下,會生成有害物質,進而破壞皮膚組織。
皮膚紫質症的常見症狀
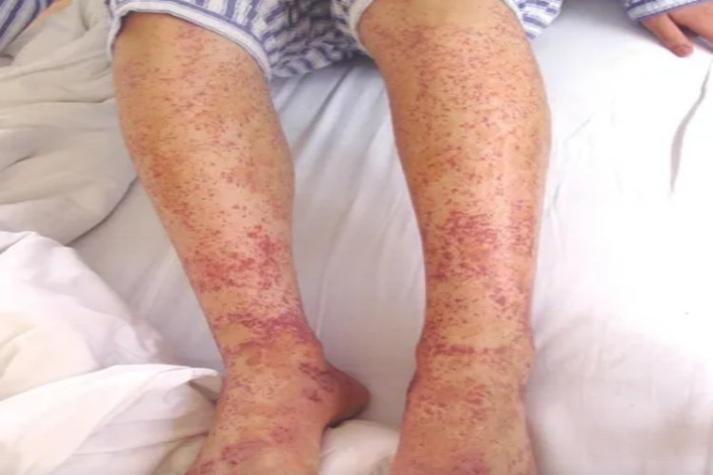
皮膚紫質症最典型的症狀集中在陽光暴露的部位,例如手背、手臂、臉部、頸部和腳部。症狀通常是慢性且逐漸發展的。以下是常見的皮膚和非皮膚症狀:
1. 皮膚症狀
- 光敏感性水泡(Photosensitive Blisters): 這是最主要的症狀。暴露於陽光後,皮膚會出現脆弱性增加,容易形成張力性水泡(bullae)。這些水泡可大可小,內含清澈或帶血的液體。
- 皮膚脆弱(Skin Fragility): 即使是輕微的創傷或摩擦,也可能導致皮膚撕裂或擦傷。
- 癒合不良與疤痕形成(Poor Healing and Scarring): 水泡破裂後,通常會形成糜爛和結痂,癒合緩慢,並可能留下凹陷性疤痕或粟粒腫(Milia,微小的白色囊腫)。
- 皮膚色素沉著異常(Hyperpigmentation): 受影響的皮膚區域可能會出現咖啡色或灰褐色的色素沉著,使膚色變深,尤其是在臉部和手部。
- 多毛症(Hirsutism): 在臉部(尤其是太陽穴和顴骨)和手臂等部位,可能會出現異常增長的細軟毛髮。女性患者的症狀可能更明顯。
- 硬化性變化(Sclerodermoid Changes): 較嚴重的患者,皮膚可能變厚、變硬,類似於硬皮症(Scleroderma)的變化,這通常發生在暴露部位或更廣泛的區域。
- 指甲病變: 指甲可能變薄、變脆,容易脫落或出現變色。
2. 其他非皮膚症狀
儘管皮膚紫質症主要影響皮膚,但由於其病理生理學與肝臟功能相關,患者也可能出現一些非皮膚相關的異常,儘管這些通常不被視為直接的「症狀」:
- 肝臟異常: 幾乎所有PCT患者都存在不同程度的肝臟功能異常,包括肝酵素升高、脂肪肝,甚至肝纖維化和肝硬化。這是因為肝臟是紫質代謝異常的主要場所。
- 鐵質超載: 許多患者伴有體內鐵質過度累積,這被認為是疾病發作和惡化的一個重要因素。
- 糖尿病: 某些研究指出,PCT患者罹患糖尿病的風險可能較高。
導致皮膚紫質症的常見原因與觸發因子
皮膚紫質症的發病並非單一因素所致,而是遺傳傾向與多種環境觸發因子共同作用的結果。了解這些原因對於疾病的管理和預防至關重要。
1. 遺傳因素
- 基因缺陷: 家族型皮膚紫質症是由於遺傳了URD基因的突變所致,這個基因負責製造尿卟啉原脫羧酶(UROD)。即使帶有這個基因突變,患者也可能終生不發病,直到遇到特定的環境觸發因子。
- 酵素活性降低: 無論是家族型還是偶發型,皮膚紫質症的關鍵都在於肝臟中UROD酵素的活性降低。對於偶發型,酵素活性的降低並非源於基因突變,而是受後天因素影響。
2. 環境觸發因子(非常重要!)
這些因素會進一步抑制UROD酵素的活性,或增加肝臟中紫質的生成,從而導致疾病的發作或惡化。
i. 酒精攝入
這是最常見且重要的觸發因素之一。長期飲酒會損害肝臟,干擾紫質的正常代謝,並增加鐵質在肝臟中的累積,從而誘發或加劇皮膚紫質症。
ii. 肝臟疾病
任何導致肝臟功能受損的疾病都可能成為觸發因子,包括:
- C型肝炎病毒感染(HCV): C型肝炎是與皮膚紫質症發病密切相關的病毒感染,約有20-50%的PCT患者同時患有C型肝炎。
- B型肝炎病毒感染(HBV): 雖然不如C型肝炎常見,但B型肝炎感染也可能與PCT相關。
- 非酒精性脂肪肝病(NAFLD): 脂肪在肝臟中的累積會影響肝功能。
- 血色病(Hemochromatosis)或鐵質超載: 體內鐵質過度累積是PCT的強大風險因素。鐵會促進肝臟中紫質的生成,並抑制UROD酵素活性。許多PCT患者,即使沒有典型的血色病,也存在一定程度的鐵質超載。
iii. 雌激素
口服避孕藥或雌激素補充療法是已知的觸發因素,尤其是在女性患者中。這些荷爾蒙可能影響肝臟代謝,進而誘發疾病。
iv. 某些藥物
少數藥物,如一些含有鐵質的藥物或某些抗瘧疾藥物(儘管氯奎寧本身用於治療,但高劑量可能誘發),也可能誘發PCT。
v. 吸煙
吸煙可能通過多種機制影響肝臟健康和氧化應激,從而間接促進PCT的發作。
皮膚紫質症如何診斷?
皮膚紫質症的診斷需要結合患者的臨床症狀、詳細的病史詢問以及一系列的實驗室檢查。由於其症狀有時會與其他皮膚病(如大皰性類天皰瘡)混淆,因此精確診斷至關重要。
1. 實驗室檢測
這是診斷皮膚紫質症的黃金標準,主要檢測身體各體液中的紫質含量:
- 尿液紫質分析(Urine Porphyrin Analysis): 這是最常用且敏感的檢查。皮膚紫質症患者的尿液中會檢測到高濃度的尿卟啉(Uroporphyrin)和七羧酸紫質(Heptacarboxyl Porphyrin)。在紫外線下,含有大量紫質的尿液會發出粉紅色或紅色的螢光。
- 血漿紫質分析(Plasma Porphyrin Analysis): 檢測血漿中的總紫質含量。通常在皮膚紫質症中會顯著升高。
- 糞便紫質分析(Stool Porphyrin Analysis): 糞便中可能檢測到升高的異卟啉(Isocoproporphyrin)和七羧酸紫質。
- 肝功能測試: 檢查肝酵素(AST, ALT)、膽紅素等,評估肝臟健康狀況。
- 鐵代謝檢查: 檢測血清鐵、鐵蛋白(Ferritin)、總鐵結合力(TIBC)等,以評估是否存在鐵質超載。
- 肝炎病毒篩檢: 尤其C型肝炎病毒(HCV)和B型肝炎病毒(HBV)的檢測,因為它們是常見的觸發因子。
2. 皮膚組織檢查(Skin Biopsy)
對水泡或受損皮膚進行活組織檢查,可以幫助排除其他皮膚疾病。在顯微鏡下,會觀察到非特異性的大皰形成、表皮下水泡、血管周圍有PAS陽性物質沉積等變化。但在紫質症中,組織病理學特徵並非絕對特異性,主要用於輔助診斷。
3. 基因檢測
對於疑似家族型皮膚紫質症的患者,可以進行URD基因突變分析。這有助於區分偶發型和家族型,並對家族成員進行篩檢和遺傳諮詢。
皮膚紫質症的治療與管理
皮膚紫質症的治療目標是降低體內過量的紫質水平,緩解皮膚症狀,並預防潛在的併發症。治療通常需要長期管理,並針對觸發因子進行干預。
1. 避免觸發因子
這是最基本且重要的管理策略:
- 嚴格防曬: 避免陽光直射,尤其在紫外線強度高的時段(上午10點至下午4點)。外出時穿著長袖衣物、寬邊帽,使用防曬係數高的防曬乳(至少SPF 30,並提供UVA保護)。
- 戒酒: 酒精是強烈的觸發因子,徹底戒酒對疾病的控制至關重要。
- 停用相關藥物: 若正在使用雌激素或其他可能誘發疾病的藥物,應在醫師指導下考慮停用或替換。
- 治療潛在感染: 若患有C型肝炎或B型肝炎,應積極接受抗病毒治療。
- 管理其他疾病: 控制糖尿病、肝臟疾病等共病。
2. 藥物治療
i. 放血治療(Phlebotomy)
這是皮膚紫質症最有效且常用的治療方法。其原理是定期從患者體內抽取血液(通常每次500毫升),以逐漸降低體內鐵質的總量。減少鐵質能夠抑制肝臟中紫質的生成,並幫助UROD酵素恢復活性。治療通常持續數個月,直到血清鐵蛋白水平降至正常範圍。一旦紫質水平下降,皮膚症狀通常會顯著改善。
ii. 低劑量氯奎寧(Chloroquine)或羥氯奎寧(Hydroxychloroquine)
對於不能耐受放血治療的患者,或作為放血的輔助治療,可以使用這些抗瘧疾藥物。這些藥物能與肝臟中過量的紫質結合,形成水溶性複合物,促進紫質從尿液中排出。重要的是,必須使用低劑量(如氯奎寧每日125毫克或每週250毫克),因為高劑量可能導致肝損傷或急性紫質症發作。治療期間需密切監測肝功能和眼科檢查,以避免視網膜病變等副作用。
iii. 其他輔助治療
- 抗氧化劑: 有些研究探討維生素E、N-乙醯半胱氨酸等抗氧化劑的輔助作用,以減少紫質造成的光氧化損傷。
- 對症治療: 對於皮膚水泡和感染,給予適當的傷口護理和抗生素治療。
生活管理與注意事項
對於皮膚紫質症患者來說,日常生活中的管理與預防是長期維持健康的關鍵:
- 建立防曬習慣: 將防曬納入日常例行公事。除了物理性防曬(帽子、衣物),也要規律使用廣譜防曬乳。即使陰天,紫外線仍可能穿透雲層。
- 避免酒精: 即使是少量飲酒也可能誘發或加重病情,建議完全戒酒。
- 健康飲食: 均衡飲食,避免高鐵食物的過度攝入(如紅肉、動物內臟)。與醫師或營養師討論適合您的飲食方案。
- 定期監測: 遵從醫師建議,定期進行血液和尿液紫質水平、肝功能、鐵代謝指標的監測,以及時調整治療方案。
- 告知醫護人員: 在就醫時,務必告知所有醫療人員您患有皮膚紫質症,以便他們在用藥或治療時做出正確判斷。
- 心理支持: 慢性疾病可能帶來心理壓力,尋求家人、朋友的支持,或考慮參與病友團體,分享經驗,互相鼓勵。
常見問題(FAQ)
1. 為何皮膚紫質症會導致皮膚起水泡?
皮膚紫質症患者體內累積的紫質在陽光(特別是紫外線A)照射下,會被活化並產生大量的活性氧自由基。這些自由基會攻擊皮膚細胞膜、蛋白質和DNA,導致細胞損傷和死亡,進而引發發炎反應,造成皮膚脆弱、紅腫,最終形成充滿液體的水泡。
2. 皮膚紫質症可以完全治癒嗎?
皮膚紫質症通常無法「完全治癒」其潛在的基因缺陷或酵素活性降低,但它是所有紫質症中「最可治療」的一種。透過有效的治療(如放血治療或低劑量氯奎寧)和嚴格避免觸發因子,大多數患者的紫質水平可以恢復正常或接近正常,皮膚症狀能夠得到顯著改善甚至完全消退,達到疾病的「緩解」。然而,一旦停止治療或再次接觸觸發因子,疾病仍有可能復發,因此需要長期的監測和管理。
3. 皮膚紫質症患者在飲食上有什麼需要注意的嗎?
最重要的是嚴格戒酒,因為酒精是重要的觸發因子。此外,由於許多患者伴有鐵質超載,建議限制高鐵食物的攝入,如紅肉和動物內臟,但無需完全避免,應在醫師指導下進行。多攝取蔬菜水果,維持均衡飲食,並確保充足的水分攝取。
4. 如何預防皮膚紫質症的發作或惡化?
預防主要著重於避免已知的觸發因子:
- 嚴格防曬: 穿戴防曬衣物、帽子,使用防曬乳,避免高峰時段外出。
- 完全戒酒。
- 避免使用雌激素藥物。
- 積極治療潛在的肝臟疾病,特別是C型肝炎和鐵質超載。
- 定期健康檢查,監測紫質水平和肝功能。
5. 皮膚紫質症會遺傳給下一代嗎?
是的,皮膚紫質症有遺傳的可能,但這主要針對家族型皮膚紫質症(Familial PCT)。家族型是由於遺傳了URD基因的突變所致,採體染色體顯性遺傳模式。這意味著如果父母其中一方患有家族型皮膚紫質症,其子女有50%的機率會遺傳到該突變基因。然而,即使遺傳了基因突變,許多人可能終生不發病,除非遇到特定的環境觸發因子。偶發型皮膚紫質症則不具備直接的遺傳性。
結論
皮膚紫質症是一種對陽光極度敏感的皮膚病,其根源在於肝臟中紫質代謝異常和鐵質超載。雖然它可能帶來皮膚上的不適和外觀改變,但透過正確的診斷、積極的治療和嚴格的生活管理,患者完全可以有效控制病情,大幅改善生活品質。
如果您或您身邊的人有類似的症狀,請務必及早尋求皮膚科或肝膽腸胃科醫師的專業評估與診斷。早期診斷和治療是管理皮膚紫質症的關鍵,能夠有效預防併發症,讓您重拾健康舒適的生活。