子宮肌腺症一定要拿子宮嗎:深入解析治療選擇與保留子宮的可能性
Table of Contents
子宮肌腺症一定要拿子宮嗎:深入解析治療選擇與保留子宮的可能性
許多子宮肌腺症患者,在被診斷出這個婦科疾病時,心中常會浮現一個巨大問號:「子宮肌腺症一定要拿子宮嗎?」
這個問題的答案並非絕對的「是」或「否」。事實上,隨著醫學的進步,子宮肌腺症的治療選項已越來越多元,並非所有情況都必須透過切除子宮才能獲得緩解。
本文將深入探討子宮肌腺症的治療方式,特別著重於保留子宮的可能性,希望能為您提供更全面、詳盡的資訊。
子宮肌腺症是什麼?深入了解這個常見婦科疾病
什麼是子宮肌腺症?
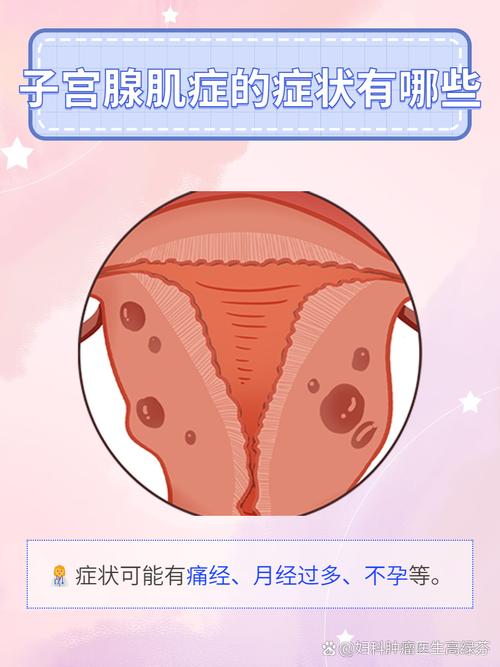
子宮肌腺症(Adenomyosis)是一種常見的婦科疾病,簡單來說,就是原本應該只存在於子宮腔內膜的組織,卻「跑到」了子宮的肌肉層內生長。
這些異位的內膜組織也會隨著月經週期,受到荷爾蒙的刺激而增厚、出血,但由於它們被困在子宮肌肉層中,經血無法順利排出,進而引起發炎、腫脹,形成許多微小的囊腫和出血點,導致子宮整體變大、變硬。
常見症狀有哪些?
子宮肌腺症的症狀表現因人而異,有些患者甚至可能沒有明顯症狀。然而,典型症狀包括:
- 嚴重經痛(Dysmenorrhea):這是最常見也最令人困擾的症狀,經痛感常比一般經痛更劇烈,且可能從年輕時就開始,並隨年齡增長而加劇。止痛藥往往效果不彰。
- 經血過多(Menorrhagia):由於子宮肌層受到異位內膜組織的刺激,子宮收縮功能可能受損,導致經期出血量大增,經期拖長,甚至可能引起貧血。
- 性交疼痛(Dyspareunia):特別是深部性交時可能感到不適或疼痛。
- 慢性骨盆腔疼痛:非經期時也可能感到骨盆腔悶脹或疼痛。
- 不孕或流產:子宮肌腺症可能影響子宮內膜的容受性,降低受孕機率或增加流產風險。
- 頻尿、便秘:當子宮因肌腺症而變大,壓迫到膀胱或直腸時,可能出現這些泌尿道或腸胃道症狀。
如何診斷子宮肌腺症?
子宮肌腺症的診斷通常結合以下方式:
- 詳細病史詢問:醫師會詢問您的月經週期、經痛程度、經血量、是否有不孕史等。
- 婦科內診:觸診時子宮可能感到變大、變硬且有壓痛感。
- 影像學檢查:
- 超音波檢查:特別是經陰道超音波,是診斷子宮肌腺症最常用且初步的工具,可以看到子宮壁不均勻增厚、子宮肌層內有不規則囊狀或點狀回音等特徵。
- 磁振造影(MRI):對於診斷複雜或不典型的子宮肌腺症,MRI能提供更清晰的影像,區分子宮肌腺症與子宮肌瘤,並評估病灶的範圍與深度。
- CA-125指數:部分子宮肌腺症患者的CA-125指數可能升高,但這並非診斷的絕對依據,因為許多其他婦科疾病也可能導致CA-125升高。
- 病理組織切片:這是最終確診的方式,但通常只有在手術切除子宮或進行活檢後才能獲得。
真的非切不可?探討子宮肌腺症的治療迷思
面對子宮肌腺症,許多患者第一時間想到的可能是「切除子宮」。這在過去確實是治療嚴重子宮肌腺症的最終手段,因為它能徹底移除病灶,解決所有相關症狀。
然而,現代醫學觀念已逐漸轉變,特別是對於仍有生育需求、或不願切除子宮的年輕女性,醫師會盡力尋找替代方案。
什麼情況下「可能」需要切除子宮?
儘管有許多保留子宮的治療方式,但在某些情況下,切除子宮仍會被視為最佳或唯一的長期解決方案:
- 症狀極度嚴重且經其他治療無效:例如:嚴重到影響日常生活和工作,且所有藥物、保守性手術都無法有效控制經痛和經血過多。
- 患者已無生育需求:對於已完成生育、接近更年期,或不再考慮懷孕的女性,切除子宮可以一勞永逸地解決所有困擾。
- 懷疑有惡性病變:雖然子宮肌腺症本身是良性病變,但在極少數情況下,若影像學檢查或病理報告顯示有癌變的疑慮,則會建議切除。
- 子宮肌腺症病灶廣泛且合併其他婦科問題:當肌腺症病灶瀰漫整個子宮,且同時合併多發性子宮肌瘤或卵巢囊腫,且症狀嚴重時。
重點提示:「是否需要切除子宮」的決定,是綜合考量患者的年齡、症狀嚴重度、生育需求、對生活品質的影響以及個人意願後,與醫師共同討論的結果。
保留子宮的治療選項:給您更多希望
好消息是,對於希望保留子宮的患者,現在有越來越多有效的治療方式可供選擇。這些方法旨在控制症狀、改善生活品質,並盡可能保留生育功能。
1. 藥物治療
藥物治療主要用於控制經痛和減少經血量,但通常無法使子宮肌腺症病灶完全消失。
- 非類固醇消炎止痛藥(NSAIDs):如:布洛芬(Ibuprofen)、萘普生(Naproxen)等。用於緩解經痛,但對經血量無明顯幫助。
- 口服避孕藥(Combined Oral Contraceptives):透過穩定荷爾蒙,減少子宮內膜增生,從而緩解經痛和減少經血量。
- 黃體素(Progestins):可以抑制子宮內膜生長,減少出血。常用於口服、針劑或子宮內投藥系統。
- 子宮內投藥系統(Levonorgestrel-releasing Intrauterine System, LNG-IUS,如:蜜蕊娜 Mirena):這是一種含有微量黃體素的子宮內避孕器,能緩慢釋放荷爾蒙至子宮腔,直接作用於子宮內膜,有效抑制其增生,顯著減少經血量和經痛,是目前治療子宮肌腺症非常有效且常用的方式。
- 性腺激素釋放素類似物(GnRH Agonists):如:柳菩林(Lupron),透過抑制卵巢功能,使身體進入暫時性更年期狀態,從而萎縮異位的內膜組織。效果顯著,但有更年期症狀等副作用,通常短期使用或合併反向添加療法。
2. 微創手術與保留子宮的手術方式
當藥物治療效果不佳,或病灶較局限時,可考慮以下保留子宮的手術方式:
- 子宮肌腺瘤切除術(Adenomyomectomy):
這是一種相對較新的手術方式,特別適用於子宮肌腺症病灶較為局限(形成肌腺瘤塊)的患者,或有生育需求的患者。
手術的目標是盡可能地切除子宮肌層中的肌腺組織,同時保留健康的子宮壁。
手術方式可以是傳統開腹手術、腹腔鏡手術或達文西機械手臂手術。術後可有效緩解經痛、經血過多的症狀,並增加受孕機會。
然而,由於肌腺症組織與正常子宮肌層的邊界不清晰,切除可能不完全,且術後有復發的風險。 - 子宮動脈栓塞術(Uterine Artery Embolization, UAE):
這是一種介入手術,醫師會將微小的栓塞顆粒注入供應子宮的動脈,阻斷流向子宮肌腺症病灶的血液供應,使其缺血壞死、萎縮。
此方法主要用於緩解經血過多和經痛。優點是創傷小、恢復快,但可能影響未來生育能力,且有部分患者術後可能復發或效果不彰。 - 海扶刀(HIFU)超音波聚焦消融術(High-Intensity Focused Ultrasound):
海扶刀是一種非侵入性治療,利用高能量聚焦超音波,精準地對子宮肌腺症病灶進行消融,使其壞死。
治療過程無需開刀、無傷口,恢復期短。主要適用於病灶相對局限的患者,尤其是有生育需求或不適合手術的患者。
然而,並非所有類型的子宮肌腺症都適合海扶刀治療,且術後仍有復發的可能性。 - 子宮內膜燒灼術(Endometrial Ablation):
此手術是透過破壞或移除子宮內膜,以減少經血量。
它主要用於治療經血過多,對於子宮肌腺症引起的經血過多有一定效果,但對於深層的肌腺組織並無直接治療作用。
進行此手術後,通常不建議再懷孕。
決定治療方案的關鍵考量
選擇子宮肌腺症的治療方式是一個高度個人化的決策,需要綜合多方因素考量。以下是您與醫師討論時應考慮的關鍵點:
- 患者的年齡與生育需求:
這是最核心的考量。若您年輕且有生育計畫,醫師會優先考慮保留子宮的藥物或手術方案。
若已完成生育,或接近更年期,則可選擇的範圍更廣,甚至包括子宮切除術。 - 症狀的嚴重程度與對生活品質的影響:
您的經痛是否已嚴重到影響工作、學業或社交活動?經血過多是否導致貧血?這些都會影響治療的急迫性與選擇。
- 肌腺症的病灶範圍與型態:
是瀰漫性分佈還是形成局部肌腺瘤塊?病灶的大小和位置都會影響手術的可行性與預期效果。
- 對不同治療方式的反應與預期效果:
有些患者對藥物反應良好,有些則可能需要進一步的手術。醫師會根據您的狀況,評估各項治療的成功率、復發率與可能的副作用。
- 醫師的專業評估與患者的意願:
不同醫師對於治療策略可能有不同的偏好,尋求第二意見有時也是不錯的選擇。最重要的是,您自身的意願和對治療的接受度。
子宮切除術:何時是最佳選擇?
儘管本文強調保留子宮的可能性,但子宮切除術(Hysterectomy)作為治療子宮肌腺症最根本且能徹底解決症狀的方式,在某些情況下仍是最佳選擇。
適應症
- 嚴重且無法緩解的症狀:當所有保守性治療(藥物、保留子宮的手術)都無法有效控制嚴重的經痛、經血過多導致貧血等症狀時。
- 已完成生育且無保留子宮意願:對於已無生育需求,且希望一勞永逸解決肌腺症困擾的女性。
- 子宮肌腺症病灶廣泛,難以透過保留手術有效清除。
- 合併其他嚴重婦科疾病:例如同時合併子宮脫垂、嚴重子宮肌瘤等,且切除子宮能一併解決多重問題。
- 高度懷疑惡性病變:雖然罕見,但若經評估有惡性變化的風險。
手術方式簡介
子宮切除術根據手術途徑可分為:
- 腹式子宮切除術:透過下腹部切口進行手術,適用於子宮較大或病灶較複雜的狀況。
- 陰道式子宮切除術:透過陰道進行,無腹部傷口,但適用範圍有限,子宮大小及有無脫垂是主要考量。
- 腹腔鏡子宮切除術:透過腹部小孔進行,使用內視鏡和精細器械,創傷小、恢復快,目前是主流趨勢。
- 達文西機械手臂輔助子宮切除術:結合腹腔鏡技術與機械手臂的精準度,適用於複雜或困難的手術,恢復期更短。
術後,患者將不再有月經和經痛,子宮肌腺症的困擾會徹底消失。
若卵巢也一併切除,則會進入外科性更年期,可能需要荷爾蒙補充治療。若只切除子宮而保留卵巢,則不會影響卵巢功能及荷爾蒙分泌。
選擇適合您的治療之路:與醫師充分溝通
面對子宮肌腺症,最重要的是「子宮肌腺症不一定需要拿子宮」。治療的目標是改善您的症狀,提升生活品質。
無論您選擇何種治療方式,都應與您的婦產科醫師進行深入且充分的溝通。
- 資訊透明化與共同決策:詳細了解每種治療的優缺點、成功率、潛在風險、副作用以及術後恢復情況。與醫師共同討論,權衡利弊,選擇最適合您個人狀況與期待的方案。
- 心理支持的重要性:子宮肌腺症帶來的經痛和對生育的擔憂,可能對患者造成巨大的心理壓力。與家人、伴侶分享您的感受,尋求他們的支持,或考慮尋求心理諮詢,都有助於您更好地應對疾病。
請記住,您不是孤單的。子宮肌腺症是許多女性面臨的問題,而現在有越來越多的選項,讓您無需犧牲子宮,也能重拾健康的生活。
常見問題(FAQ)
如何判斷我的子宮肌腺症是否適合保留子宮的治療?
醫師會綜合評估您的年齡、是否有生育計畫、子宮肌腺症的病灶範圍與嚴重程度(是瀰漫性還是局部肌腺瘤)、過去對藥物治療的反應,以及您對治療方式的接受度。
若病灶較局限、症狀可控,或您仍有強烈生育需求,則保留子宮的選項會被優先考慮。
透過詳細的影像學檢查(如MRI)能提供更精確的評估。
為何子宮肌腺症在治療後仍可能復發?
子宮肌腺症的病灶是異位在子宮肌肉層的內膜組織,邊界往往不清晰,不像子宮肌瘤有明顯的假包膜。
因此,在進行子宮肌腺瘤切除術等保留子宮的手術時,很難完全清除所有病灶。
若有殘餘病灶,或新的內膜組織繼續異位生長,在荷爾蒙刺激下,便可能導致症狀復發。
藥物治療也多為症狀控制,停藥後症狀可能回歸。
如何有效控制子宮肌腺症帶來的經痛與經血過多?
除了醫師開立的止痛藥和荷爾蒙藥物,子宮內投藥系統(如:蜜蕊娜)對於控制經痛和經血過多效果顯著,能持續釋放黃體素抑制內膜生長。
此外,調整生活作息、適度運動、熱敷、放鬆身心,並避免刺激性飲食,也能在一定程度上幫助緩解不適。
若症狀嚴重,應積極與醫師討論升級治療方案,如考慮微創手術或更高階的藥物。
子宮肌腺症會影響懷孕嗎?如果想懷孕該怎麼辦?
是的,子宮肌腺症確實可能影響懷孕。它可能導致子宮內膜容受性下降、子宮收縮異常或子宮腔環境改變,進而降低受孕率或增加流產風險。
對於想懷孕的肌腺症患者,醫師可能會建議採取積極的保留子宮治療,例如使用GnRH-a暫時性抑制病灶,或考慮子宮肌腺瘤切除術來改善子宮環境,增加懷孕機會。
部分患者可能需要藉助人工生殖技術(IVF)來達成懷孕目的。務必與生殖醫學科醫師討論最佳策略。
什麼時候應該考慮子宮切除手術?
當子宮肌腺症的症狀(如嚴重經痛、經血過多)已極度影響您的生活品質,且經過各種保守性治療(包括藥物、海扶刀、栓塞或保留子宮的手術)都無法有效緩解時,子宮切除手術才會被列為最終選項。
特別是對於已無生育需求、或已接近更年期的女性,若希望能徹底根治,切除子宮會是效果最確切的方式。
這個決定應在醫師充分解釋與您完全理解所有利弊後,共同做出。