幽門桿菌會自己好嗎:深入解析、治療與預防
Table of Contents
幽門桿菌會自己好嗎:深入解析、治療與預防
當您在搜尋「幽門桿菌會自己好嗎」時,最直接且重要的答案是:
「絕大多數情況下,幽門桿菌(Helicobacter pylori, H. pylori)感染並不會自行痊癒。」
幽門桿菌是一種特殊且適應性極強的細菌,它能夠在胃部的強酸環境中生存並繁殖,長期定植於胃黏膜,導致一系列消化道問題。因此,一旦確診感染,通常需要專業的醫療介入,而非仰賴身體的自癒能力。
本文將深入探討幽門桿菌的特性、為何它難以自行痊癒、感染的常見症狀與潛在風險、診斷方式、標準治療方案,以及治療後的追蹤與預防復發,希望能為您提供全面且詳細的資訊。
幽門桿菌是什麼?為何它難以自行痊癒?
幽門桿菌的特性
幽門桿菌是一種螺旋狀的革蘭氏陰性菌,主要寄生於人類的胃黏膜表面。它的獨特之處在於其適應胃酸環境的能力:
- 產生尿素酶: 幽門桿菌能分泌一種名為尿素酶的酵素,將胃中的尿素分解成氨和二氧化碳。氨是一種鹼性物質,可以中和胃酸,為細菌創造一個相對中性的微環境,使其得以存活和繁殖。
- 螺旋狀結構與鞭毛: 其螺旋狀外形和鞭毛使其能夠鑽入胃黏膜深處,躲避胃酸的直接侵蝕和宿主免疫系統的攻擊。
- 生物膜形成: 幽門桿菌能夠形成生物膜,這使得細菌在其中得到保護,降低抗生素的穿透效果,也增加了治療的困難度。
為何難以自行痊癒?
人體的免疫系統在面對幽門桿菌時,往往難以將其徹底清除,原因如下:
- 胃酸屏障: 胃的強酸環境雖然能殺死許多細菌,但幽門桿菌的尿素酶保護機制使其得以倖存,並在胃黏膜深處形成定植,免疫細胞難以有效抵達並清除。
- 免疫逃逸: 幽門桿菌會分泌多種毒性因子(如VacA、CagA),這些因子不僅會損害胃黏膜,還能干擾宿主的免疫反應,例如抑制T細胞的活性、誘導細胞凋亡等,使其能長期逃避免疫系統的偵測與攻擊。
- 慢性炎症: 感染幽門桿菌會導致胃部長期處於慢性發炎狀態,這種炎症反應雖然是身體試圖抵抗感染的表現,但卻無法有效根除細菌,反而會對胃黏膜造成持續性傷害。
綜合以上因素,幽門桿菌感染被視為一種慢性、持續性的細菌感染,若無適當的藥物治療,通常不會自行痊癒,甚至可能終生攜帶。
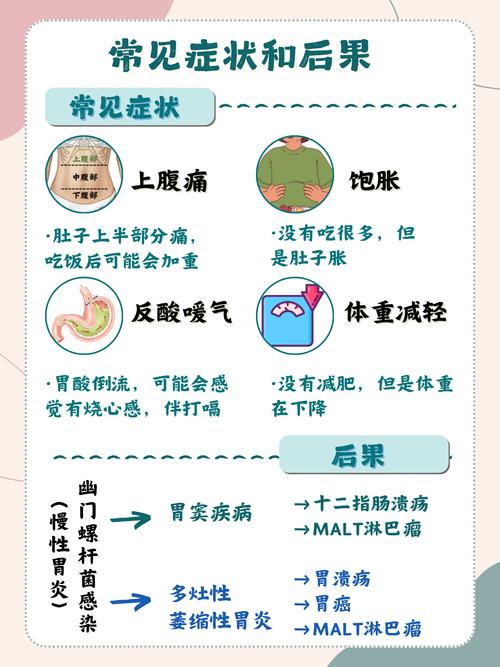
未經治療的潛在後果
如果幽門桿菌感染不加以治療,可能導致以下長期併發症:
- 慢性胃炎: 這是最常見的結果,胃黏膜長期發炎。
- 消化性潰瘍: 包括胃潰瘍和十二指腸潰瘍,症狀為上腹疼痛、灼熱感。
- 胃黏膜相關淋巴組織淋巴瘤 (MALT淋巴瘤): 一種與幽門桿菌高度相關的罕見胃部淋巴癌。
- 胃癌: 幽門桿菌被世界衛生組織列為第一類致癌物,長期感染會顯著增加罹患胃癌的風險。
幽門桿菌感染的常見症狀與潛在風險
常見症狀
幽門桿菌感染的症狀多樣,且不具特異性,許多症狀與其他消化道疾病相似。有些感染者甚至完全沒有症狀(即無症狀感染),但細菌仍在體內持續破壞。
常見的幽門桿菌感染症狀包括:
- 上腹部疼痛或灼熱感: 這是最常見的症狀,尤其在空腹時或夜間可能加劇,進食後可能緩解。
- 腹脹: 飯後感覺胃部脹滿不適。
- 噁心、嘔吐: 特別是在嚴重潰瘍或胃部受損時。
- 食慾不振: 由於胃部不適,導致進食意願降低。
- 體重減輕: 長期食慾不振或消化吸收不良所致。
- 頻繁噯氣: 因消化不良或胃部產氣增加。
- 黑便或血便: 如果感染導致消化道出血(如潰瘍出血),可能出現柏油狀黑便或鮮血便,此為緊急情況,需立即就醫。
- 貧血: 長期微量出血可能導致缺鐵性貧血。
值得注意的是,這些症狀並非幽門桿菌特有,因此若出現上述不適,應及早就醫,由醫師進行診斷。
潛在的長期風險
未經治療的幽門桿菌感染,其最大的風險在於可能引發嚴重的長期併發症:
- 慢性萎縮性胃炎: 長期炎症導致胃黏膜腺體萎縮,功能下降,是胃癌的癌前病變之一。
- 胃或十二指腸潰瘍: 幽門桿菌是導致消化性潰瘍的主要原因之一。潰瘍可能導致出血、穿孔、阻塞等嚴重併發症,危及生命。
- 胃癌: 約80%的胃癌與幽門桿菌感染有關。長期慢性炎症和胃黏膜萎縮、腸化生、異型增生等病變,逐步演變為胃癌。早期胃癌往往沒有明顯症狀,因此定期檢查和根除幽門桿菌對於預防胃癌至關重要。
- 胃淋巴瘤(MALToma): 幽門桿菌是胃黏膜相關淋巴組織淋巴瘤(MALToma)的明確致病因子。根除幽門桿菌對早期MALT淋巴瘤有顯著的治療效果,甚至可以使腫瘤消退。
鑑於這些潛在的嚴重風險,一旦確診幽門桿菌感染,醫師通常會建議進行根除治療。
幽門桿菌的診斷方式
診斷幽門桿菌感染的方式分為非侵入性(不需胃鏡)和侵入性(需胃鏡)兩種。醫師會根據病患的症狀、年齡、病史等因素來選擇合適的檢測方法。
非侵入性檢測
-
尿素呼吸試驗 (Urea Breath Test, UBT):
- 原理: 這是目前最常用且準確的非侵入性檢測方法。患者服用含有碳13或碳14標記尿素的藥劑。如果胃中有幽門桿菌,其尿素酶會將尿素分解成氨和標記的二氧化碳。這些二氧化碳經血液循環到達肺部,隨呼吸排出。
- 檢測: 透過收集呼出的氣體樣本,檢測其中標記二氧化碳的含量,即可判斷是否有幽門桿菌感染。
- 優點: 快速、安全、準確性高,適用於初次診斷和治療後的根除確認。
- 注意事項: 檢測前需禁食至少6小時,且在過去4週內不得服用抗生素或胃藥(特別是質子幫浦抑制劑,PPI),以免影響結果的準確性。
-
糞便抗原檢測 (Stool Antigen Test):
- 原理: 檢測糞便中是否存在幽門桿菌特有的蛋白質(抗原)。
- 優點: 非侵入性、簡單方便、準確性高。
- 適用: 可用於初次診斷及追蹤治療效果。對於兒童,或不適合進行呼吸試驗的患者,此方法尤為適用。
- 注意事項: 同樣需注意藥物影響,避免在服用抗生素或PPI後立即進行。
-
血清抗體檢測 (Blood Antibody Test):
- 原理: 檢測血液中是否有針對幽門桿菌的抗體。
- 優點: 簡單快速,不需禁食或停藥。
- 缺點: 只能判斷是否「曾經」感染,無法區分是現正感染還是過去感染已痊癒。抗體在根除治療後可能長期存在,因此不適用於判斷治療是否成功。
- 適用: 主要用於流行病學調查或初步篩檢。
侵入性檢測
侵入性檢測主要透過上消化道內視鏡(胃鏡)進行,當醫師懷疑有胃部病變(如潰瘍、腫瘤)時,會同時進行幽門桿菌的檢測。
-
快速尿素酶試驗 (Rapid Urease Test, RUT):
- 原理: 在胃鏡檢查時,醫師從胃黏膜取一小塊組織樣本,放入含有尿素和指示劑的試劑中。如果存在幽門桿菌,其尿素酶會將尿素分解產生氨,改變試劑的pH值,使指示劑變色。
- 優點: 快速、簡便,可在胃鏡檢查時同步完成。
- 缺點: 準確性稍受細菌數量和藥物影響。
-
組織學檢查 (Histology):
- 原理: 取胃黏膜組織樣本進行病理切片,在顯微鏡下直接觀察是否存在幽門桿菌,並評估胃黏膜的發炎程度、萎縮、腸化生等病理變化。
- 優點: 最為全面,可同時診斷感染和評估胃黏膜狀況,是胃癌篩查的重要環節。
- 缺點: 需要胃鏡檢查,且檢測時間較長。
-
細菌培養與藥物敏感性試驗 (Culture and Sensitivity Test):
- 原理: 將胃黏膜組織樣本進行細菌培養,分離出幽門桿菌,然後進行藥物敏感性測試,以確定哪種抗生素對該菌株最有效。
- 優點: 能夠為個別患者提供精準的抗生素治療方案,特別適用於標準治療失敗的患者。
- 缺點: 培養條件嚴苛、耗時、成本高,且成功率不一,因此不作為常規檢測,通常用於二線治療失敗後。
選擇哪種檢測方式,應由專業醫師評估後決定。
幽門桿菌的標準治療方案
由於幽門桿菌不會自行痊癒,因此一旦診斷確診,醫師通常會建議進行根除治療。根除治療的目的是徹底清除胃部的幽門桿菌,以減少相關併發症的風險,特別是預防消化性潰瘍復發和降低胃癌風險。
為何需要治療?
根除幽門桿菌的主要好處包括:
- 預防消化性潰瘍: 這是最直接的效益,清除細菌後,潰瘍復發率顯著降低。
- 治療消化性潰瘍: 許多潰瘍在根除幽門桿菌後即可癒合,無需長期服用胃藥。
- 降低胃癌風險: 雖然無法完全消除風險,但及早根除幽門桿菌能顯著降低未來罹患胃癌的機率,尤其是針對胃癌高風險族群。
- 改善慢性胃炎症狀: 許多患者在根除治療後,胃部不適症狀能得到改善。
- 治療某些胃部淋巴瘤: 早期胃MALT淋巴瘤患者,根除幽門桿菌是首選治療,有機會使淋巴瘤消退。
標準三合一療法 (Triple Therapy)
這是目前最常用的一線治療方案,通常包括三種藥物,治療期程約7至14天,但台灣目前多數建議以14天為主,以提高成功率:
- 質子幫浦抑制劑 (Proton Pump Inhibitor, PPI): 如奧美拉唑 (Omeprazole)、蘭索拉唑 (Lansoprazole)、泮托拉唑 (Pantoprazole) 等。
- 作用: 抑制胃酸分泌,提高胃內pH值,創造一個有利於抗生素發揮作用的環境,同時幫助胃黏膜修復。
- 兩種抗生素: 通常為以下兩種的組合
- 克拉黴素 (Clarithromycin): 一種巨環類抗生素。
- 阿莫西林 (Amoxicillin) 或甲硝唑 (Metronidazole): 如果對青黴素過敏,則使用甲硝唑。
- 共同服用: 患者需要嚴格按照醫囑,將三種藥物同時服用,通常是一天兩次。
治療成功率: 首次三合一療法的成功率約為80-90%,但近年來由於抗生素抗藥性的問題,成功率可能有所下降。
四合一療法 (Quadruple Therapy)
當三合一療法失敗,或在某些地區抗藥性較高的情況下,醫師可能會選擇四合一療法作為二線治療,治療期程通常也是10至14天:
- 質子幫浦抑制劑 (PPI)
- 鉍劑 (Bismuth salt): 如次水楊酸鉍。
- 作用: 鉍劑具有直接殺菌作用,並能在胃黏膜形成保護層,促進潰瘍癒合。
- 兩種抗生素: 通常為四環黴素 (Tetracycline) 和甲硝唑 (Metronidazole)。
治療成功率: 四合一療法對於三合一療法失敗的患者,仍能達到較高的根除率。
治療期間的注意事項
- 嚴格按醫囑服藥: 這是根除治療成功的關鍵。即使症狀有所改善,也應完成整個療程,不可自行停藥或減量,以免導致細菌產生抗藥性,增加治療失敗的風險。
- 了解潛在副作用: 抗生素可能會引起一些副作用,如噁心、腹瀉、味覺改變、頭痛等。有些患者可能會有舌頭發黑(鉍劑引起)、大便變黑(鉍劑引起)等情況。這些通常是暫時的,但如果副作用嚴重或無法忍受,應及時與醫師溝通,切勿自行停藥。
- 避免飲酒: 治療期間應避免飲酒,特別是服用甲硝唑時,飲酒可能引起劇烈的不適反應(如噁心、嘔吐、心悸等)。
- 飲食調整: 治療期間建議清淡飲食,避免辛辣、油膩、刺激性食物,有助於減輕胃部不適。
總之,幽門桿菌的治療是專業且複雜的過程,需要醫師根據患者的具體情況、藥物過敏史和當地抗藥性情況來制定個性化的治療方案。患者應積極配合醫師,才能最大化治療的成功率。
治療後的追蹤與預防復發
成功根除幽門桿菌後,並非一勞永逸。適當的追蹤檢查和生活習慣的調整,對於確認根除效果和預防再感染至關重要。
確認根除
在完成根除治療後,醫師通常會在停藥至少四週後安排「根除成功確認」的檢測。這段時間是為了確保胃部環境恢復正常,且殘餘的細菌(若有)有機會重新生長,從而提高檢測的準確性。常用的確認方法是非侵入性檢測:
- 尿素呼吸試驗 (UBT): 最常用且準確的方法。
- 糞便抗原檢測 (Stool Antigen Test): 也是一個很好的選擇。
重要性: 確認根除成功非常重要。如果首次治療失敗,則需要進行二線甚至三線治療,以免細菌持續對胃部造成損害。
生活習慣調整
即使幽門桿菌已被根除,良好的生活習慣仍有助於維持胃部健康,降低其他胃部疾病的風險。
- 飲食調整:
- 均衡飲食: 攝取足夠的蔬菜、水果、全穀物,提供膳食纖維和維生素。
- 避免刺激性食物: 減少辛辣、油炸、高脂肪食物、加工食品,這些食物可能刺激胃黏膜。
- 戒菸限酒: 菸酒會直接損害胃黏膜,增加胃病風險。
- 規律進食: 定時定量,避免暴飲暴食或長時間空腹。
- 細嚼慢嚥: 有助於食物消化,減輕胃部負擔。
- 壓力管理: 長期壓力會影響消化系統功能。學習放鬆技巧,如冥想、瑜伽、適度運動,有助於改善消化道健康。
- 充足睡眠: 良好的睡眠有助於身體修復和免疫力提升。
預防再感染
雖然根除幽門桿菌後再感染的機率相對較低,但並非不可能。以下措施有助於降低再感染的風險:
- 注意個人衛生: 勤洗手,尤其是在餐前和如廁後。幽門桿菌主要透過口-口或糞-口途徑傳播。
- 確保飲食衛生: 飲用煮沸的開水或瓶裝水,避免生食或未經煮熟的食物。在外用餐時,選擇信譽良好的餐館。
- 分食習慣: 台灣有共食習慣,建議使用公筷母匙,減少唾液傳播的機會。
- 家庭成員篩檢: 如果家庭成員中有人感染幽門桿菌,其他成員也可能被感染。建議進行篩檢,並考慮共同治療,以避免交叉感染和再感染。
- 定期健康檢查: 特別是對於有胃癌家族史或曾有胃部病變的人群,建議定期進行胃鏡檢查,以及早發現並處理潛在問題。
透過這些綜合措施,可以最大程度地鞏固幽門桿菌的根除效果,並長期維護消化道健康。
常見問題 (FAQ)
問:幽門桿菌感染一定要治療嗎?
答:是的,絕大多數情況下,一旦確診幽門桿菌感染,醫師會強烈建議進行根除治療。這是因為幽門桿菌不會自行痊癒,且長期感染會顯著增加慢性胃炎、消化性潰瘍,甚至胃癌和胃淋巴瘤的風險。及早治療能有效預防這些嚴重的併發症。
問:為何我的幽門桿菌治療後又復發了?
答:幽門桿菌治療後「復發」通常指的是「再感染」或「治療失敗」。再感染是指成功根除後,再次從外界(如家庭成員、不潔飲食)感染。治療失敗則是指首次治療未能完全清除細菌,可能是由於藥物抗藥性、未按醫囑服藥,或服藥期間有胃酸抑制不佳等原因。若治療失敗,醫師會評估並考慮二線甚至三線的治療方案。
問:幽門桿菌感染可以透過飲食控制來改善嗎?
答:飲食控制對於改善幽門桿菌感染引起的胃部不適有幫助,例如避免辛辣、油膩、刺激性食物,清淡飲食、規律進餐等,可以減輕症狀。然而,飲食調整無法根除幽門桿菌。幽門桿菌是細菌感染,必須透過標準的抗生素藥物治療才能清除。
問:如何知道自己是否感染幽門桿菌?
答:要知道自己是否感染幽門桿菌,需要進行醫學檢測。常見的非侵入性檢測包括尿素呼吸試驗(最常用)、糞便抗原檢測和血清抗體檢測。侵入性檢測則是在胃鏡檢查時取胃黏膜組織進行快速尿素酶試驗或病理切片。若您有胃部不適症狀,建議諮詢腸胃科醫師評估。
問:幽門桿菌會傳染嗎?如何避免?
答:是的,幽門桿菌會傳染。主要的傳播途徑是口-口傳播(如共用餐具、親吻)或糞-口傳播(如經由污染的食物或水源)。為避免傳染或再感染,應注意個人及飲食衛生,勤洗手、喝煮沸的開水、避免生食。家庭成員間建議使用公筷母匙,若有家庭成員感染,建議其他成員也進行篩檢。
總結:及早診斷與積極治療的重要性
幽門桿菌感染,並非一種會自行消退的疾病。它是一種需要我們正視並積極應對的細菌性感染。輕忽幽門桿菌的存在,不僅可能讓惱人的消化道症狀持續,更會潛藏著發展成消化性潰瘍、甚至胃癌的長期風險。
因此,當您有任何胃部不適或懷疑自己感染幽門桿菌時,請務必尋求專業醫師的協助。透過精準的診斷,並遵循醫師指示完成正規的藥物根除治療,是保護胃部健康最有效且必要的方式。成功根除幽門桿菌後,配合良好的生活習慣和定期的追蹤,才能真正遠離幽門桿菌帶來的威脅,擁抱健康的消化系統。