腦積水會死嗎:深度解析腦積水的致命風險、治療與預後
Table of Contents
腦積水會死嗎:深度解析腦積水的致命風險、治療與預後
「腦積水會死嗎?」這個問題直接觸及了許多患者及其家屬最深層的恐懼與不安。面對這個嚴肅的醫學問題,我們必須給出一個清晰且負責任的答案:如果未經適當診斷與治療,腦積水確實可能致命。 然而,值得強調的是,現代醫學在腦積水的診斷與治療方面已取得顯著進步,及時的介入能顯著改善預後,甚至讓患者過上接近正常的生活。
本文將深入探討腦積水為何會構成生命威脅、未經治療可能導致的後果、影響預後的關鍵因素,以及最重要的治療方法與治療後的預期生活品質。我們的目標是提供最詳盡、最準確的資訊,幫助讀者理解腦積水的嚴重性,同時也傳達希望與積極應對的重要性。
腦積水為何會致命?:致命的腦壓升高與併發症
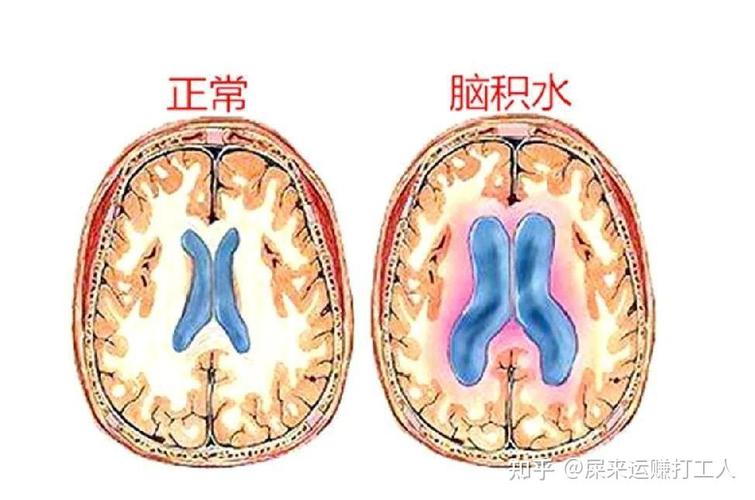
腦積水之所以會危及生命,主要原因在於它會導致顱內壓(Intracranial Pressure, ICP)異常升高,進而對大腦造成不可逆的壓迫和損害。大腦被顱骨這個堅硬的「容器」所包圍,其內容物(腦組織、血液、腦脊髓液)的體積必須保持相對平衡。當腦脊髓液過量積聚時,這個平衡就會被打破,導致一系列危及生命的生理反應。
1. 腦壓升高對大腦的壓迫與損害
- 腦組織受壓: 過量的腦脊髓液直接壓迫腦組織,尤其是位於腦室周圍的重要功能區。持續的壓迫會導致腦細胞缺血、缺氧,最終造成腦組織壞死或功能喪失。
- 腦疝(Brain Herniation): 這是腦積水最危險且可能致命的併發症。當顱內壓升高到極限時,部分腦組織(例如小腦扁桃體、顳葉鉤回)會被擠壓通過顱骨的天然開口(如枕骨大孔、小腦幕裂孔),形成腦疝。腦疝會直接壓迫腦幹,而腦幹是控制呼吸、心跳、意識等基本生命活動的中樞。一旦腦幹功能受損,患者可能迅速陷入昏迷、呼吸衰竭、心跳驟停,導致死亡。
2. 對生命中樞的影響
腦幹是連接大腦和脊髓的重要結構,其中包含了許多維持生命的基本反射中樞,例如呼吸中樞、心血管中樞。當腦積水導致顱內壓急劇升高,或發生腦疝壓迫腦幹時,這些生命中樞的功能將會受到嚴重干擾,導致:
- 呼吸衰竭: 呼吸中樞受損,導致呼吸模式異常或完全停止。
- 心血管功能障礙: 血壓和心率調節失常,可能出現心動過緩或心律不整。
- 意識喪失: 患者逐漸陷入嗜睡、昏迷,對外界刺激反應遲鈍或消失。
3. 併發症導致的風險
除了直接的腦壓升高外,腦積水若不治療,也可能因其引起的其他併發症而危及生命:
- 感染: 長期的腦積水可能增加腦膜炎或腦炎的風險,這些感染若未能及時控制,可能導致敗血症或其他全身性感染,進一步惡化病情。
- 中風: 長期的高顱內壓可能影響腦部血流,增加缺血性中風或出血性中風的風險。
- 癲癇: 腦部組織長期受損可能引發癲癇發作,嚴重的癲癇持續狀態也可能致命。
腦積水未經治療的嚴重後果:從功能喪失到生命威脅
未經治療的腦積水,其進程通常是漸進且惡化的。隨著腦室持續擴大和腦壓不斷升高,患者會經歷一系列嚴重的神經功能障礙,這些障礙不僅嚴重影響生活品質,最終更會演變成生命威脅。
1. 進行性神經功能衰退
- 認知功能障礙: 記憶力下降、專注力困難、思考遲緩、判斷力受損等。兒童可能出現學習遲緩或智力發育障礙。
- 運動功能障礙: 步態不穩(特別是步履蹣跚、小碎步、俗稱「磁性步態」的步態)、平衡感差、肢體無力、協調性下降,嚴重者可能臥床不起。
- 視力問題: 由於顱內壓升高壓迫視神經,可能導致視乳頭水腫、視野缺損,甚至失明。
- 大小便失禁: 尤其在正常壓力腦積水(NPH)患者中常見,這是由於控制排泄功能的腦區受損。
- 性格和行為改變: 可能出現易怒、冷漠、嗜睡或情緒不穩定等。
2. 慢性痛苦與照護負擔
長期的高顱內壓可能導致慢性頭痛,止痛藥效果不佳。患者身體機能的逐漸喪失,也意味著對家庭照護的需求越來越大,對患者和家屬都是巨大的身心負擔。
3. 最終走向致命
當腦壓升高達到臨界點,如前所述,腦組織將嚴重受損,並最終導致腦疝壓迫生命中樞,進而引起呼吸和心跳停止。對於嬰幼兒而言,由於顱骨縫尚未完全閉合,顱壓升高的早期症狀可能不明顯,但一旦顱縫閉合,腦壓的危害將迅速顯現,進而可能導致更快的惡化和致命風險。
重要提示: 腦積水從來都不是一個可以輕忽的疾病。任何疑似症狀都應立即就醫,早期診斷與治療是挽救生命、避免不可逆損害的唯一途徑。
影響腦積水預後的關鍵因素:掌握時機與全面評估
雖然腦積水存在致命風險,但預後並非一成不變,它受到多種因素的影響。了解這些因素有助於我們更好地評估和管理病情。
1. 病因類型
- 先天性腦積水: 如因腦導水管狹窄、脊髓膜膨出等引起。有些先天性病因可能預後較好,但若伴隨其他神經發育異常,則可能複雜化。
- 後天性腦積水: 由腦腫瘤、腦出血(如腦室內出血、蛛網膜下腔出血)、腦膜炎、腦損傷等引起。這類患者的預後往往與原發疾病的嚴重程度和治療效果密切相關。例如,惡性腫瘤引起的腦積水,其預後主要取決於腫瘤的治療效果。
2. 診斷與治療的及時性
這是影響預後最重要的因素之一。早期診斷、早期治療能夠在腦組織受到不可逆損害之前,有效降低顱內壓,從而最大程度地保留神經功能。延誤治療會導致腦組織長期受壓,即使最終接受治療,也可能留下永久性的認知或運動障礙。
3. 患者年齡與整體健康狀況
- 嬰幼兒: 由於大腦仍在發育中,過高的顱內壓可能對其智力、運動、視覺等發育產生嚴重影響。但同時,嬰幼兒的腦部也有一定的可塑性,早期治療可能會有較好的恢復機會。
- 老年人: 特別是正常壓力腦積水(NPH)患者。這類患者通常伴隨其他慢性疾病,治療風險相對較高,術後恢復可能較慢。
- 合併症: 是否存在其他如心臟病、糖尿病、腎臟病等慢性疾病,會影響治療的耐受性、併發症風險及整體恢復。
4. 治療方式與效果
選擇哪種治療方式(如分流手術、內視鏡第三腦室造口術)以及手術是否成功、術後分流系統能否穩定運作,直接決定了腦壓是否能被有效控制,進而影響預後。
5. 併發症的發生
手術相關的併發症,例如分流管感染、分流管阻塞、過度引流或引流不足,都可能導致病情反覆,影響長期預後。這些併發症需要及時處理,否則會增加患者的死亡風險或造成永久性損害。
6. 術後康復與追蹤
治療後,特別是對於那些已有神經功能受損的患者,持續的物理治療、職能治療、語言治療以及認知訓練等康復措施,對於改善功能、提高生活品質至關重要。定期的醫療追蹤檢查也是監測分流系統功能和及早發現併發症的必要環節。
腦積水的治療選擇與其重要性:挽救生命的關鍵
腦積水的治療主要目的在於降低和穩定顱內壓,引流過量的腦脊髓液,從而緩解症狀並防止大腦進一步受損。目前最常用的治療方法是外科手術。
1. 腦室腹腔分流術 (Ventriculoperitoneal Shunt, VP Shunt)
- 原理: 這是最常見的腦積水治療方式。醫生會在患者的腦室內植入一根導管(近端導管),導管連接一個壓力控制閥門,然後再連接一根細長的導管(遠端導管)穿過皮下,最終將多餘的腦脊髓液引流到腹腔。腹腔內膜會吸收這些液體。
- 優點: 技術成熟、應用廣泛,對大多數類型的腦積水有效。
- 注意事項: 分流系統是體外植入物,有感染、阻塞或機械故障的風險,需要長期監測。
2. 內視鏡第三腦室造口術 (Endoscopic Third Ventriculostomy, ETV)
- 原理: 適用於阻塞性腦積水(非交通性腦積水)。醫生會使用內視鏡,在第三腦室底部開一個小孔,建立一條新的通道,讓腦脊髓液能夠繞過阻塞點,直接流入蛛網膜下腔,再被自然吸收。
- 優點: 無需植入永久性分流管,避免了分流管相關的併發症(如感染、阻塞),且屬於生理性引流。
- 適用性: 並非所有類型的腦積水都適用,需要根據患者的具體病因和解剖結構來判斷。
3. 其他治療方法(針對原發病因)
如果腦積水是由腦腫瘤、囊腫或出血等特定原因引起的,那麼治療原發病因(如切除腫瘤、清除血塊)本身可能就能解決腦積水的問題。有時,在處理原發病因後,仍需進行分流術或其他手術來引流腦脊髓液。
治療的重要性: 腦積水的治療是挽救生命和改善預後的關鍵。早期且適當的治療可以有效降低顱內壓,預防大腦進一步的損害,從而改善神經功能,提高患者的生活品質,並將死亡風險降到最低。
腦積水治療後的預後與生活品質:持續管理與挑戰
成功接受治療後,腦積水患者的預後通常會顯著改善。然而,重要的是要理解,治療通常不是「治癒」腦積水,而是一種「管理」。這意味著患者可能需要長期的醫療監測和支持。
1. 改善與恢復
- 症狀緩解: 顱內壓降低後,許多患者的頭痛、嘔吐、嗜睡等急性症狀會迅速緩解。
- 功能恢復: 隨著腦壓正常化,部分患者的認知功能、運動能力、視力等會逐漸恢復。尤其是在發病早期接受治療的患者,恢復程度可能更佳。
- 正常生活: 許多腦積水患者在成功治療後,能夠過上接近正常的生活,包括上學、工作、參與社交活動等。
2. 持續的挑戰與管理
儘管治療效果顯著,但仍有一些挑戰需要面對:
- 分流系統相關問題:
- 阻塞: 分流管可能因蛋白質、血塊或組織碎片而阻塞,導致顱內壓再次升高,需要手術更換或修復。
- 感染: 分流管是體內植入物,存在感染風險,可能需要抗生素治療或手術移除感染的分流管。
- 過度引流或引流不足: 閥門設置可能不完全符合患者需求,導致引流過多(引起頭痛、姿勢性頭痛)或引流不足(顱內壓再次升高),可能需要調整或更換閥門。
- 長期併發症: 即使腦壓控制良好,部分患者仍可能存在殘留的神經功能障礙,需要持續的康復治療。
- 心理社會影響: 慢性疾病的診斷和長期治療可能會對患者及其家屬造成心理壓力和焦慮,需要心理支持和社會資源的介入。
- 定期追蹤: 腦積水患者需要終身定期到神經外科或相關專科門診進行追蹤檢查,監測分流系統功能,及早發現並處理任何問題。
結論:正視風險,積極應對,為生命爭取機會
總結來說,腦積水若不加治療,確實具有致命的風險。 它會導致顱內壓升高,對大腦造成不可逆的損害,最終可能壓迫生命中樞,導致死亡。然而,這並非一個無解的困境。
現代醫學為腦積水提供了有效的治療方案,如腦室腹腔分流術和內視鏡第三腦室造口術。早期診斷和及時治療是決定預後、挽救生命和改善生活品質的關鍵。 只要患者能夠及時就醫,並在專業醫師的指導下接受適當的治療,絕大多數腦積水患者的病情都能得到有效控制,並有望過上富有意義的生活。
面對腦積水,最重要的是要正視其潛在的危險性,同時也要對現代醫療技術抱持信心。如果您或您的家人出現疑似腦積水的症狀,請立即尋求專業醫療協助,這將是為生命爭取最佳機會的第一步。
常見問題 (FAQ)
1. 為何腦積水需要立即治療,延遲會有什麼後果?
腦積水需要立即治療,因為顱內壓的持續升高會對腦組織造成不可逆的損害,包括壓迫神經、導致腦細胞缺血缺氧,最終可能引發腦疝,直接壓迫腦幹,導致呼吸心跳停止而危及生命。延遲治療會讓大腦承受更長時間的壓力,增加發生永久性神經功能障礙(如智力下降、運動障礙、視力受損)的風險,甚至喪失生命。
2. 如何判斷腦積水是否正在惡化或分流系統出現問題?
判斷腦積水惡化或分流系統問題的常見症狀包括:持續性或加劇的頭痛、噁心嘔吐(尤其是噴射狀)、嗜睡或意識水平下降、視力模糊或複視、平衡感變差、步態不穩、大小便失禁、煩躁不安或性格改變。嬰幼兒可能表現為頭圍異常增大、前囟門膨隆、靜脈曲張、嗜睡或食慾不振。一旦出現這些症狀,應立即就醫檢查。
3. 腦積水治療後還會復發或出現併發症嗎?
是的,儘管治療成功,腦積水仍可能復發或出現併發症。最常見的是分流管阻塞(因蛋白質沉積、血塊或組織碎片)、分流管感染(可能需移除感染管路)或機械故障。此外,還可能發生過度引流或引流不足。這些情況通常需要再次手術干預。因此,腦積水患者需要終身定期追蹤和監測。
4. 腦積水患者的日常生活有什麼需要特別注意的?
腦積水患者在日常生活中有幾點需要特別注意:
- 定期回診: 嚴格遵從醫囑進行定期追蹤檢查。
- 觀察症狀: 密切留意任何疑似腦壓升高或分流系統故障的症狀。
- 避免頭部外傷: 盡量避免可能導致頭部受傷的活動,保護分流管。
- 保持健康生活: 適度運動(諮詢醫生)、均衡飲食,維持整體健康狀態。
- 心理支持: 尋求家人、朋友或支持團體的心理支持,積極面對疾病。
5. 為何早期診斷對腦積水如此重要?
早期診斷對腦積水至關重要,因為它能讓醫療團隊在腦組織受到不可逆轉的損害之前,及時採取有效措施降低顱內壓。這不僅能最大程度地保留患者的神經功能,改善認知、運動和生活品質,還能避免因長期高顱壓導致的嚴重併發症,從而顯著降低死亡風險。簡單來說,越早診斷和治療,預後就越好。