子宮頸癌會死嗎?深度解析致命風險、早期預防與治療生機
「子宮頸癌會死嗎?」小芳最近總是心神不寧,因為她的好姐妹被診斷出子宮頸癌,這讓她不禁開始擔心,也焦慮地向我詢問。相信這也是許多女性朋友,甚至整個家庭都非常關切的問題。坦白說,我的答案是:「會,子宮頸癌確實會致命,但這並不是故事的全部,更不是絕望的終點!」
是的,子宮頸癌和其他惡性腫瘤一樣,如果發現太晚,癌細胞已經擴散轉移,最終會奪走生命。但最最重要的是,子宮頸癌是一種「可以被預防」,且「早期發現治癒率極高」的癌症。這句話聽起來是不是充滿了希望?這也是為什麼我希望透過這篇文章,跟大家深度剖析子宮頸癌的真實面貌,帶大家了解它的致命風險、但同時也看見預防與治療的無限生機。
Table of Contents
子宮頸癌是什麼?它為何會找上門?
說到子宮頸癌,我們得先從「子宮頸」這個身體部位談起。子宮頸,簡單來說,就是子宮下方的狹窄部位,連接陰道與子宮體,形狀就像一個倒扣的小梨子。它的主要功能是作為懷孕時保護子宮的屏障,同時也是精子進入子宮的通道。
那子宮頸癌又是怎麼來的呢?絕大多數的子宮頸癌(超過99%),都是由一種叫做「人類乳突病毒(Human Papillomavirus, HPV)」的感染所引起的。聽到HPV,可能有些朋友會覺得陌生,但其實它比你想像的還要普遍!HPV是一種非常常見的病毒,只要有性行為,無論男女,都可能感染。根據統計,大約有80%的女性在一生中會感染至少一次HPV。
你可能會想:「天啊,那不是人人都有機會得子宮頸癌嗎?」別急,這就是重點所在。HPV病毒家族龐大,有超過百種型別,但並非所有型別都會致癌。我們通常將HPV分為「低風險型」和「高風險型」。低風險型HPV主要引起生殖器疣,也就是俗稱的「菜花」,雖然惱人但不致命。真正需要警惕的是「高風險型HPV」,其中又以HPV-16型和HPV-18型最為兇猛,它們是導致約七成子宮頸癌的元兇。
而且,就算感染了高風險型HPV,也不是馬上就會變成癌症。大多數人的免疫系統會在幾個月到兩年內自行清除病毒。只有少部分人,因為免疫力較弱,或者反覆感染、持續性感染高風險型HPV,病毒才會在子宮頸細胞中作怪,導致細胞發生病變,從癌前病變(CIN)一步步進展到子宮頸癌。這個過程通常需要5到10年,甚至更長的時間。這漫長的演變過程,其實就是給了我們「黃金預防與篩檢」的機會啊!
子宮頸癌會死嗎?解析它的致命風險與病程進展
回到最核心的問題:「子宮頸癌會死嗎?」答案是肯定的,尤其是當癌症發展到晚期時,它的殺傷力就不容小覷。那麼,它是如何一步步威脅生命的呢?
子宮頸癌的致死機制
-
局部侵犯與擴散:
癌細胞最初從子宮頸表面開始生長,然後會向下侵犯子宮頸的深層組織。如果未能及時治療,它會逐漸向周圍的器官擴散,例如侵犯到陰道、子宮體、膀胱和直腸。當這些重要器官受到侵犯時,會嚴重影響其功能,造成出血、疼痛、排泄困難等症狀。
-
淋巴轉移:
子宮頸區域有豐富的淋巴網絡。癌細胞很容易經由淋巴管擴散到骨盆腔內的淋巴結,甚至是腹主動脈旁的淋巴結。一旦淋巴結受到癌細胞侵犯,就意味著癌症已經進入「局部晚期」,治療的複雜度與難度會大幅提升。
-
遠端轉移:
更晚期的情況,癌細胞會透過血液或更廣泛的淋巴系統,轉移到身體的其他部位,例如肺部、肝臟、骨骼甚至腦部。這就是所謂的「遠端轉移」。一旦發生遠端轉移,治療的目的通常轉變為控制病情、緩解症狀,而非完全治癒,此時的死亡風險就非常高了。
-
併發症導致器官衰竭:
晚期子宮頸癌可能導致許多嚴重的併發症,例如:
- 腎功能衰竭:癌細胞壓迫或阻塞輸尿管,導致尿液無法排出,引起腎臟積水,最終造成腎功能衰竭。這是晚期子宮頸癌患者常見的死因之一。
- 嚴重出血:癌細胞侵犯血管,可能導致陰道大量出血,甚至危及生命。
- 嚴重感染:癌細胞造成的組織破壞和免疫力下降,容易引發繼發性感染,如敗血症。
- 營養不良與惡病質:晚期癌症常伴隨食慾不振、體重下降,導致全身衰弱。
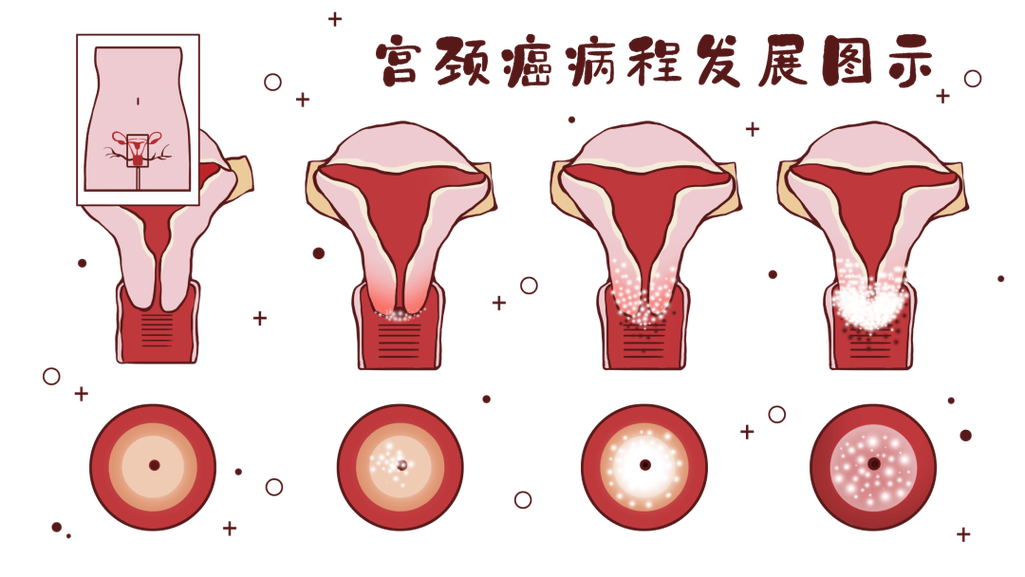
子宮頸癌的分期與存活率
子宮頸癌的分期是評估疾病嚴重程度和預後的重要指標。分期越早,治療效果越好,存活率也越高。國際婦產科聯盟(FIGO)對子宮頸癌的分期有明確的定義。我們簡單來看一下不同分期的概況:
-
第零期 (Carcinoma in situ, CIS):
癌細胞只存在於子宮頸的表皮層,還沒有侵犯到基底膜。這可以說是「癌前病變」或「原位癌」。這個階段的子宮頸癌,只要透過簡單的子宮頸錐狀切除手術,治癒率幾乎是100%!
-
第一期 (Stage I):
癌細胞已經侵犯到子宮頸的間質,但還局限在子宮頸內。這一期的五年存活率通常可以達到85%到90%以上。透過手術(如子宮全切除或根除性子宮切除)或放射線治療,效果都非常顯著。
-
第二期 (Stage II):
癌細胞已經擴散到子宮頸周圍的組織,例如陰道上2/3或子宮旁組織,但尚未到達骨盆腔壁或陰道下1/3。這一期的五年存活率約在60%到75%左右。此時治療會更複雜,常需要手術、放射線治療合併化學治療。
-
第三期 (Stage III):
癌細胞已經擴散到骨盆腔壁或陰道下1/3,甚至造成腎臟積水。這一期的五年存活率就會降至30%到50%。治療通常以放射線治療和化學治療為主,手術機會較小。
-
第四期 (Stage IV):
這是最晚期的階段。癌細胞已經侵犯到膀胱、直腸等鄰近器官,或者已經發生遠端轉移(如肺部、肝臟、骨骼)。第四期的五年存活率通常不到20%。治療主要以姑息性治療、化學治療、標靶治療或免疫治療來控制病情和緩解症狀。
你看,從這個分期就能清楚地知道,子宮頸癌「會不會死」,關鍵就在於「何時發現」。初期子宮頸癌幾乎是可治癒的,而晚期癌細胞的擴散轉移,才是真正威脅生命的主因。所以,掌握早期篩檢的機會,真的是戰勝子宮頸癌最重要的一步!
抓緊生命之鑰:子宮頸癌的早期篩檢與預防
既然子宮頸癌的預後與發現時間息息相關,那麼,我們怎麼才能「早期發現」呢?答案就是透過定期的篩檢和預防措施。這兩點簡直是我們的救命法寶!
1. 子宮頸抹片檢查:不可或缺的例行公事
說到子宮頸癌篩檢,第一個想到的絕對是「子宮頸抹片檢查」(又稱巴氏抹片檢查,Pap Smear)。這個簡單又有效的檢查,可是全球公認能夠有效降低子宮頸癌發生率和死亡率的重要工具!
抹片檢查怎麼做?
其實很簡單,整個過程大概只需要幾分鐘。醫師會使用特製的鴨嘴器輕輕擴開陰道,讓子宮頸清晰可見。然後,用小刷子或木刮棒輕輕刮取子宮頸和陰道上部的細胞。這些細胞會被塗抹在玻片上,或放入特殊的保存液中,再送到病理科實驗室,由專業的病理醫師或醫檢師在顯微鏡下觀察細胞是否有異常變化。
誰需要做?多久做一次?
- 對象:根據國民健康署的建議,30歲以上有性經驗的女性,應每年至少接受一次抹片檢查。連續三年檢查結果正常後,可以改為每三年檢查一次。
- 意義:抹片檢查的目的,是希望能找出那些還沒有發展成癌症的癌前病變細胞,甚至是最早期的癌細胞,這樣就能在它們作惡之前就處理掉,將子宮頸癌扼殺在搖籃裡。
我常常跟身邊的朋友說,抹片檢查就像是幫子宮頸做「健康檢查」,它不痛不癢,又快又方便。別因為害羞或怕麻煩就忽略了,這可是為自己健康買一份保險啊!有些女性會抱怨說檢查不舒服,但現在很多診所和醫院的醫師都很輕柔專業了,而且幾分鐘的輕微不適,換來的是長久的安心,是不是很划算?
2. 人類乳突病毒(HPV)DNA檢測:更精準的輔助工具
除了抹片,近年來「HPV DNA檢測」也越來越受到重視。這個檢測不是看細胞有沒有病變,而是直接偵測子宮頸細胞中是否存在高風險型HPV病毒。
- 目的:由於高風險型HPV是子宮頸癌的禍首,如果檢測出持續性的高風險型HPV感染,即便抹片結果正常,也代表著未來發展成癌前病變或癌症的風險較高,需要更密切的追蹤。
- 應用:HPV DNA檢測可以作為抹片異常時的輔助判斷工具,也能和抹片檢查一起,提高篩檢的準確性。在某些國家,甚至建議作為30歲以上女性的主要篩檢工具,取代或輔助抹片。
我個人覺得,這兩項檢查是相輔相成的。抹片檢查是看「現在有沒有異常」,HPV DNA檢測是看「未來風險高不高」。雙管齊下,更能全面地掌握子宮頸的健康狀況。
3. HPV疫苗:釜底抽薪的預防策略
如果說抹片和HPV檢測是「早期發現」,那麼「HPV疫苗」就是真正的「釜底抽薪」,從源頭預防子宮頸癌!
HPV疫苗的原理與功效
HPV疫苗是一種安全有效的疫苗,能預防由HPV感染引起的子宮頸癌、外陰癌、陰道癌、肛門癌,甚至部分口咽癌以及生殖器疣(菜花)。它主要是針對最常見的幾種高風險型HPV(如16、18型)和低風險型HPV(如6、11型)產生抗體,從而阻止病毒入侵細胞。
誰適合施打?
- 主要對象:世界衛生組織建議,在初次性行為發生前施打效果最佳,通常建議9至14歲的青少女施打。台灣目前也針對國一女生提供公費施打。
- 成年女性:即使已經有性經驗的成年女性,甚至已感染過某些型別HPV的女性,仍然可以施打疫苗,因為疫苗能預防未曾感染的其他型別HPV。雖然保護力可能不如青少年時期施打那麼全面,但仍有其效益。
- 男性:HPV疫苗不只對女性重要,男性施打也能預防生殖器疣、肛門癌、口咽癌等,同時也降低將HPV傳染給伴侶的風險,達到「群體免疫」的效果。
有些朋友會問:「我都已經有性經驗了,打疫苗還有用嗎?」我的經驗是,真的有用!就像我一位同事,她在20幾歲時就去打了,雖然她已經不是青少年,但她很清楚,這就像多一層防護網,給自己多一份保障。疫苗不能治療已有的感染,但能預防你未來可能接觸到的其他型別病毒。想想看,少感染一種高風險型的HPV,是不是就少了一分罹癌的風險?這筆投資,我覺得非常值得!
根據衛福部國民健康署的資料,施打HPV疫苗可以預防約7成的子宮頸癌。同時,世界衛生組織(WHO)也指出,HPV疫苗的保護力可以持續至少十年,甚至更長,且副作用輕微,安全性極高。
總之,定期抹片、必要時搭配HPV檢測,以及施打HPV疫苗,這三者是我們抵禦子宮頸癌最堅實的防線。每一位女性,甚至男性,都應該重視這些防護措施,為自己的健康把關。
子宮頸癌的治療策略:為生命奮戰
如果不幸被診斷出子宮頸癌,也不要灰心,現代醫學進步神速,針對不同分期的子宮頸癌,有非常多元且有效的治療方式。關鍵在於,要相信專業醫師,積極配合治療。
治療的選擇與方式
子宮頸癌的治療計畫會根據癌症的分期、病理類型、患者的年齡、身體狀況以及生育需求等因素,由多專科團隊(婦產科腫瘤醫師、放射腫瘤科醫師、血液腫瘤科醫師等)共同評估後制定。
-
手術治療:
- 子宮頸錐狀切除術(Conization):主要適用於零期或非常早期的子宮頸癌,特別是對於有生育需求的女性。這是一種局部切除手術,只切除子宮頸的一部分錐形組織,保留子宮,有機會保留生育能力。
- 子宮全切除術(Total Hysterectomy):適用於第一期早期子宮頸癌。切除子宮和子宮頸,通常還會切除部分陰道。
- 根除性子宮切除術(Radical Hysterectomy):適用於第一期晚期和第二期早期的子宮頸癌。除了切除子宮和子宮頸,還會切除陰道上部、子宮旁組織以及骨盆腔內的淋巴結。這是一個相對複雜的大手術,目的是徹底清除癌細胞。
我曾聽過一位病友分享,她因為早期發現,接受了錐狀切除術,不僅成功治癒,後來也順利懷孕生子。這真的印證了早期發現的重要性啊!
-
放射線治療(Radiotherapy):
利用高能量射線殺死癌細胞。放射線治療可以是體外照射,也可以是體內近接治療(將放射源放置在子宮頸或陰道內)。
- 適用時機:對於無法手術的晚期患者、手術後有殘餘癌細胞風險的患者,或是作為主要治療方式(特別是第二、三期)都可以使用。
- 合併治療:放射線治療常與化學治療合併使用(同步放化療),可以提高治療效果。
-
化學治療(Chemotherapy):
透過口服或靜脈注射藥物,將化學藥物散佈到全身,殺死快速增生的癌細胞。
- 適用時機:晚期子宮頸癌、癌細胞已經轉移的患者,或作為輔助治療(例如與放射線治療同步進行)來提高療效。
- 副作用:化療常伴隨噁心、嘔吐、掉髮、疲倦等副作用,但現在有很多支持性療法可以幫助緩解這些不適。
-
標靶治療(Targeted Therapy):
針對癌細胞特有的基因突變或特定分子靶點進行攻擊,精準殺死癌細胞,同時減少對正常細胞的傷害。
- 適用時機:主要用於復發性或轉移性子宮頸癌的治療,尤其當傳統化療效果不佳時。
-
免疫治療(Immunotherapy):
這是一種較新的治療方式,透過活化患者自身的免疫系統,讓免疫細胞去辨識並攻擊癌細胞。
- 適用時機:對於某些特定類型的晚期、復發性或轉移性子宮頸癌患者,免疫治療展現了不錯的潛力。
面對子宮頸癌,醫師們會根據病患的具體情況,綜合考量,制定出最合適的「個人化」治療方案。所以,即使不幸確診,也千萬不要輕言放棄,積極配合醫師,保有樂觀的心情,是戰勝病魔的重要力量!
「子宮頸癌會死嗎」的真實數據與希望
我們前面提到了,子宮頸癌的致命風險,其實與「發現的時機」有著最直接的關係。那麼,具體的數據能告訴我們什麼呢?
根據台灣國民健康署及台灣癌症基金會等權威機構的資料,子宮頸癌的五年存活率數據,清晰地描繪了早期發現的重要性:
- 第零期/第一期早期:五年存活率高達90%以上,甚至接近100%。這意味著,如果在癌細胞還沒有擴散的階段就被發現並接受治療,幾乎等同於完全治癒。
- 第一期晚期:五年存活率約在80%左右。
- 第二期:五年存活率約在60%至75%。
- 第三期:五年存活率會顯著下降,約在30%至50%。
- 第四期(遠端轉移):五年存活率通常不到20%。
這些數據是不是很清楚地告訴我們:「子宮頸癌會死嗎?」的答案,很大程度上取決於我們自己能不能及早發現它?
我個人在看這些數據時,總是充滿感慨。你看,如果能及早察覺,子宮頸癌幾乎是「小事一樁」,對生命幾乎沒有威脅。但如果拖到晚期,治療不僅痛苦,存活率也大大降低,這不是非常可惜嗎?
所以,當我們再問「子宮頸癌會死嗎」時,我會說,它「可能」會,但我們有非常強大的武器去阻止它變成致命的疾病!定期篩檢,接種疫苗,就是將死亡率降到最低的關鍵。這不僅是醫學的進步,更是每個女性為自己健康負責的選擇。
我的心聲:面對子宮頸癌,我們可以怎麼做?
寫到這裡,我心裡想的是,也許有些讀者讀完後會覺得有點沉重,畢竟「癌症」這兩個字總是讓人聞風喪膽。但我的初衷,並不是要製造恐懼,而是希望傳遞一個明確的訊息:子宮頸癌,是可以戰勝的!
我常常跟我的女性朋友們說,我們的身體是我們最忠實的夥伴,它會透過各種方式給我們信號。而像子宮頸癌這種初期幾乎沒有症狀的「沉默殺手」,我們就更需要主動去了解它、預防它。
或許你會覺得抹片檢查有點麻煩,要預約、要請假,還要忍受一點點不適。但請你換個角度想,這幾十分鐘的「小麻煩」,換來的是未來幾十年甚至一輩子的安心。想想看,如果因為一時的懶惰或害羞,錯過了早期發現的機會,那代價可能是多麼巨大?我真心覺得,這是我們愛自己、愛家人的最基本表現。
而且,現在的社會對女性健康越來越重視,公費疫苗、健康宣導都做得很好。我們不再是那個對癌症一無所知的年代了。資訊這麼發達,我們更應該主動獲取正確的知識,並且付諸行動。
不只是女性朋友,我也想跟男性朋友們說,子宮頸癌不只是女性的課題,它也是一個「伴侶共同面對」的健康議題。HPV病毒的傳播是透過性行為,男性也可能是帶原者。支持你的伴侶定期篩檢,甚至一起去施打HPV疫苗(男性也有公費施打的年齡限制和條件,或自費施打),都是對彼此健康最好的承諾。這份理解與支持,對女性來說,是很大的力量。
所以,面對「子宮頸癌會死嗎」這個問題,我的回答是:只要我們積極面對,做好預防與篩檢,它就不會成為威脅我們生命的致命殺手。願每一個生命都能健康、璀璨地綻放!
常見子宮頸癌相關問題與專業解答
問題一:感染HPV一定會得子宮頸癌嗎?
不是的,感染HPV並不代表一定會得子宮頸癌,這個觀念非常重要!其實,絕大多數有性行為的男性和女性,一生中都可能感染HPV,這就像感冒病毒一樣普遍。大部分的HPV感染,尤其是年輕族群的感染,人體的免疫系統在幾個月到兩年內,通常都能夠將病毒自行清除。
只有少部分人,如果持續性地感染「高風險型HPV」(特別是HPV-16和HPV-18型),而且這種感染狀態持續了很長一段時間(通常是5到10年甚至更久),才有可能讓子宮頸細胞發生癌前病變,進而演變成子宮頸癌。所以,一時的HPV感染不必過度恐慌,關鍵在於是否有「持續性感染」以及「病毒型別」是否屬於高風險。透過定期抹片和必要時的HPV檢測,就是為了監測這些潛在的風險。
問題二:子宮頸癌初期有什麼症狀?
這就是子宮頸癌最「狡猾」的地方了!非常令人擔心的是,子宮頸癌在初期通常是沒有任何明顯症狀的。這也是為什麼我前面一直強調定期抹片檢查的重要性。因為只有透過篩檢,才能在沒有症狀的時候,發現那些癌前病變或最早期癌細胞。
等到子宮頸癌發展到中晚期,癌細胞已經開始侵犯周圍組織時,才可能會出現一些症狀,包括:
- 異常陰道出血:這是最常見的症狀,可能發生在性行為後、停經後,或月經不規則且出血量比平常多。
- 異常陰道分泌物:分泌物可能增多,帶有惡臭,或呈現混濁、帶血絲的樣子。
- 性交疼痛:性行為時感到疼痛,或性交後出血。
- 下腹部疼痛或背痛:當癌細胞壓迫到骨盆腔神經時可能會出現。
- 排尿或排便困難:晚期癌細胞侵犯到膀胱或直腸時會發生。
- 單側下肢水腫:淋巴轉移或壓迫導致。
但請記住,一旦出現這些症狀,通常表示癌症已經不是初期了。所以,不要等到有症狀才去看醫師,定期篩檢才是保護自己的最佳方式。
問題三:子宮頸抹片檢查結果異常,就是得了子宮頸癌嗎?
絕對不是!子宮頸抹片檢查結果異常,並不等於得了子宮頸癌,這個迷思一定要破除!抹片異常只是一個警訊,它代表著子宮頸細胞可能存在一些異常變化,需要進一步檢查確認。
這些異常變化可能是:
- 發炎:陰道或子宮頸發炎,導致細胞形態改變。
- 輕度細胞病變(LSIL/CIN1):通常是HPV感染引起的輕微細胞變化,很多時候會自行恢復正常。
- 重度細胞病變(HSIL/CIN2/CIN3):這是比較嚴重的癌前病變,如果不處理,未來發展成癌症的風險較高。
- 非典型鱗狀細胞(ASCUS):意義不明確的異常細胞,需要進一步評估。
當抹片結果異常時,醫師通常會建議進行更詳細的檢查,例如:
- 陰道鏡檢查:醫師會使用一個帶有強光和放大鏡的儀器,仔細觀察子宮頸的變化。
- 切片檢查:在陰道鏡導引下,針對可疑部位取出小塊組織進行病理分析,這是診斷子宮頸癌或癌前病變的黃金標準。
- HPV DNA檢測:確認是否有高風險型HPV感染。
所以,如果你的抹片檢查結果異常,請不要過度恐慌,但務必按照醫師的建議進行後續的追蹤與檢查,才能及早釐清狀況,必要時及早介入處理。
問題四:施打HPV疫苗後,還需要做抹片嗎?
是的,施打HPV疫苗後,仍然非常需要定期做子宮頸抹片檢查!這也是一個非常重要的觀念,很多女性朋友可能會因為打了疫苗就鬆懈了,以為從此高枕無憂,但這是錯誤的喔!
原因如下:
- 疫苗無法預防所有HPV型別:目前的HPV疫苗(無論是二價、四價還是九價)都無法預防所有可能導致子宮頸癌的HPV型別。雖然疫苗能預防最常見且致癌力最強的幾種型別(如HPV-16、18),但仍然有其他高風險型HPV不在疫苗的保護範圍內。
- 疫苗對已感染無治療效果:如果施打疫苗前就已經感染了某種HPV型別,疫苗對該型別的感染是沒有治療效果的。
- 其他非HPV相關因素:雖然絕大多數子宮頸癌與HPV有關,但仍有極少數子宮頸癌可能與其他非HPV因素有關(雖然非常罕見)。
所以,HPV疫苗就像是給我們多了一層非常強大的防護罩,大大降低了罹患子宮頸癌的風險。但它不是百分之百的保證,定期抹片檢查則是另一道重要的防線,它能幫助我們監測那些疫苗無法完全覆蓋的風險,確保我們的子宮頸健康萬無一失。疫苗和抹片,是雙重保障,缺一不可!
問題五:男性也會感染HPV嗎?對男性有什麼影響?
當然會!男性也會感染HPV病毒,而且感染率可能和女性一樣高,甚至更高!這是一個很常被忽略的重點。HPV病毒的傳播是透過性接觸,無論男女,只要有性行為,都可能感染HPV。
對男性來說,HPV感染可能導致以下健康問題:
- 生殖器疣(菜花):這是最常見的影響,由低風險型HPV(主要是HPV-6和HPV-11型)引起,會在陰莖、陰囊、肛門周圍或大腿內側出現疣狀病變。雖然不致命,但會影響外觀、造成不適,且容易復發。
- 肛門癌:由高風險型HPV引起,特別是與男男性行為者風險較高。
- 口咽癌:近年來研究發現,部分頭頸癌(特別是口咽癌)也與HPV感染有關,而且男性患者比例較高。
- 陰莖癌:相對罕見,但少數陰莖癌也與高風險型HPV感染有關。
此外,男性感染HPV也可能在性行為中將病毒傳染給伴侶,增加女性伴侶罹患子宮頸癌的風險。因此,男性施打HPV疫苗不僅能保護自己,也能間接保護伴侶,這也是為什麼現在許多國家也開始推廣男性施打HPV疫苗的原因。保護自己,也保護所愛的人,這份責任感是很重要的。
問題六:子宮頸癌會遺傳嗎?
子宮頸癌主要不是由遺傳決定的癌症。前面我們一再強調,絕大多數子宮頸癌的成因是持續性感染高風險型人類乳突病毒(HPV)。它更像是一種由病毒感染引起的「後天」疾病,而非直接從父母那裡繼承來的遺傳疾病。
不過,這並不代表家族史完全沒有意義。雖然子宮頸癌本身不直接遺傳,但如果家族中有人罹患子宮頸癌,這可能代表家族成員可能有以下情況:
- 共同的生活習慣或性行為模式:例如對性健康的知識不足,導致HPV感染風險較高。
- 免疫系統的相似性:某些人可能天生免疫系統對HPV的清除能力較弱,雖然這不算是直接的遺傳,但也可能存在於家族成員之間。
- 環境因素:共有的生活環境可能存在某些影響健康的因素。
所以,如果你的家族中有子宮頸癌病史,雖然你不需要因此而過度恐慌,但這確實應該提醒你,要更加重視個人的預防措施和定期篩檢。這就像是給自己一個額外的警示燈,讓你更積極地為自己的健康負責。但總的來說,它不是那種因為「基因不好」就一定會得的癌症,我們可以透過努力去預防它。
結語
「子宮頸癌會死嗎?」這是一個沉重的問題,但透過這篇文章,我希望大家都能明白,這個問題的答案掌握在我們自己手中。它「可能」會致命,但如果我們善用現代醫學的武器——定期抹片篩檢、HPV疫苗接種,以及了解身體的變化並及早求醫,子宮頸癌就極大可能不會成為威脅我們生命的殺手。
請相信科學,請相信專業,更要相信自己有能力掌握健康的主動權。定期關心自己的身體,就是對生命最美好的負責。讓我們一起努力,把子宮頸癌的威脅降到最低,活出健康、精彩的人生!